简介和分类
儿童颅外生殖细胞肿瘤始于大脑以外身体部位的生殖细胞。
颅外生殖细胞肿瘤是由生殖细胞(产生精子和卵子的胎儿细胞)发展而来的肿瘤,可发生在身体的许多部位。颅外生殖细胞肿瘤在青少年中最为常见,通常可以治愈。
生殖细胞是胎儿发育过程中形成的一类细胞。这些细胞后来会变成睾丸中的精子或卵巢中的卵子。
本摘要介绍了颅外(脑外)身体部位形成的生殖细胞肿瘤。颅外生殖细胞肿瘤通常形成于身体的以下部位:
睾丸。
卵巢。
骶骨或尾骨(尾骨)。
腹膜后(腹部后部位于腹壁组织后面的区域,覆盖腹部的大部分器官)。
纵隔(肺部之间的区域)。
头部和颈部。
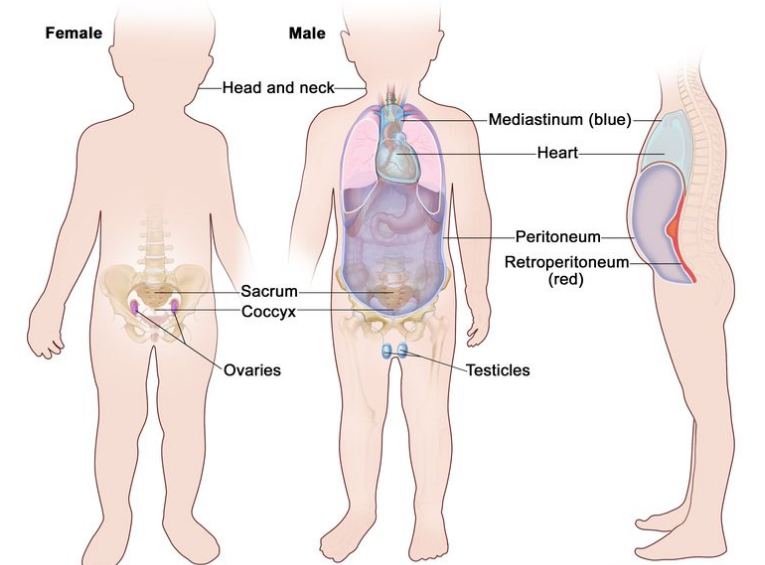
颅外生殖细胞肿瘤发生在脑以外的身体部位。这些部位包括睾丸、卵巢、骶骨(脊柱下部)、尾骨、纵隔(肺部之间的区域)、腹膜后(腹部后壁)以及头部和颈部。
颅外生殖细胞肿瘤在青少年中最为常见,该年龄段女性的发病率低于男性。
儿童颅外生殖细胞肿瘤可能是良性的,也可能是恶性的。
颅外生殖细胞肿瘤可能是良性的(非癌症)或恶性的(癌症)。
儿童颅外生殖细胞肿瘤分为性腺肿瘤或性腺外颅外肿瘤。
恶性颅外生殖细胞肿瘤是脑外形成的肿瘤。它们分为性腺肿瘤或性腺外肿瘤。
性腺生殖细胞肿瘤
性腺生殖细胞肿瘤形成于性腺(睾丸和卵巢)。
睾丸生殖细胞肿瘤。 睾丸生殖细胞肿瘤主要分为两种类型:精原瘤和非精原瘤。非精原瘤通常较大,并会引起疾病的体征或症状。它们往往比精原瘤生长和扩散得更快。
睾丸生殖细胞肿瘤通常发生在 5 岁之前或青少年和青年时期。青少年(11 岁及以上)和青年时期的睾丸生殖细胞肿瘤与幼儿时期形成的睾丸生殖细胞肿瘤不同。
卵巢生殖细胞肿瘤。卵巢生殖细胞肿瘤在青春期女孩和年轻女性中更为常见。大多数卵巢生殖细胞肿瘤是良性成熟畸胎瘤(皮样囊肿)。一些卵巢生殖细胞肿瘤,如未成熟畸胎瘤、无性细胞瘤、卵黄囊肿瘤或混合生殖细胞肿瘤,是恶性的。
性腺外颅外生殖细胞肿瘤
性腺外颅外生殖细胞肿瘤形成于大脑或性腺(睾丸和卵巢)以外的身体部位。
大多数性腺外颅外生殖细胞肿瘤沿身体中线形成。这包括:
骶骨(位于脊柱下部、构成骨盆一部分的大型三角形骨头)。
尾骨。
纵隔(肺部之间的区域)。
腹部后部。
脖子。
11岁以下儿童的性腺外颅外生殖细胞肿瘤通常发生在出生时或幼儿期。这些肿瘤大多数是骶骨或尾骨的良性畸胎瘤。
在年龄较大的儿童、青少年和年轻人(11 岁及以上)中,性腺外颅外生殖细胞肿瘤通常位于纵隔。
颅外生殖细胞肿瘤有三种类型。
颅外生殖细胞肿瘤也分为畸胎瘤、恶性生殖细胞肿瘤和混合生殖细胞肿瘤:
畸胎瘤
畸胎瘤主要有两种类型:
成熟畸胎瘤。这些肿瘤是颅外生殖细胞肿瘤最常见的类型。成熟畸胎瘤是良性肿瘤,不太可能变成癌症。它们通常发生在新生儿的骶骨或尾骨中,或青春期开始时的睾丸或卵巢中。成熟畸胎瘤的细胞在显微镜下看起来几乎与正常细胞一样。一些成熟畸胎瘤会释放引起疾病体征和症状的酶或激素。
未成熟畸胎瘤。这些肿瘤通常发生在幼儿生殖腺以外的区域或青春期开始时的卵巢中。在显微镜下,它们的细胞与正常细胞非常不同。未成熟畸胎瘤可能是癌症,并扩散到身体的其他部位。它们通常有几种不同类型的组织,如头发、肌肉和骨骼。一些未成熟畸胎瘤会释放引起疾病体征和症状的酶或激素。
恶性生殖细胞肿瘤
恶性生殖细胞肿瘤是癌症。恶性生殖细胞肿瘤主要有两种类型:
精原生殖细胞肿瘤。精原生殖细胞肿瘤有三种类型:
精原瘤在睾丸中形成。
无性细胞瘤在卵巢中形成。
生殖细胞瘤形成于卵巢或睾丸以外的身体部位,例如纵隔。
非精原生殖细胞肿瘤。非精原生殖细胞肿瘤有四种类型:
卵黄囊肿瘤会产生一种叫做甲胎蛋白(AFP) 的激素。它们可以在卵巢、睾丸或身体的其他部位形成。
绒毛膜癌会产生一种名为β-人绒毛膜促性腺激素(β-hCG)的激素。它们可以在卵巢、睾丸或身体的其他部位形成。
胚胎 癌可能产生一种名为β-hCG 的激素。它们可能在睾丸或身体其他部位形成,但不会在卵巢中形成。
性腺母细胞瘤可在卵巢中形成。
混合生殖细胞肿瘤
混合生殖细胞肿瘤由至少两种类型的恶性生殖细胞肿瘤组成。它们可形成于卵巢、睾丸或身体其他部位。
风险因素和症状
大多数儿童颅外生殖细胞肿瘤的病因不明。
患有某些遗传性疾病会增加颅外生殖细胞肿瘤的风险。
风险因素是指任何增加患病几率的因素。并非每个具有一个或多个风险因素的儿童都会患上颅外生殖细胞肿瘤。一些没有已知风险因素的儿童也会患上颅外生殖细胞肿瘤。
颅外生殖细胞肿瘤的可能风险因素包括:
患有某些遗传 综合症:
克氏综合征可能会增加纵隔生殖细胞肿瘤的风险。
斯威耶综合征可能会增加罹患性腺母细胞瘤和精原瘤的风险。
特纳综合征可能会增加性腺母细胞瘤和无性细胞瘤的风险。
隐睾可能会增加罹患睾丸癌的风险。
卵巢或睾丸未正常形成(性腺发育不良)可能会增加罹患性腺母细胞瘤的风险。
如果您认为您的孩子可能处于危险之中,请与您的孩子的医生交谈。
儿童颅外生殖细胞肿瘤的症状取决于肿瘤在身体内形成的部位。
不同的肿瘤可能会引起以下体征和症状。其他疾病也可能导致相同的体征和症状。如果您的孩子有以下情况,请务必咨询孩子的医生:
颈部、腹部或下背部有肿块。
睾丸内有无痛肿块。
腹部或背部疼痛。
呼吸窘迫、胸痛或咳嗽。
发烧。
便秘。
排尿困难。
青春期提前。
女性无月经或异常阴道出血。
检查筛查
影像学研究和血液检查用于诊断儿童颅外生殖细胞肿瘤。
如果您的孩子出现表明患有颅外生殖细胞肿瘤的症状,医生将需要查明这些症状是由癌症还是其他问题引起的。医生会询问症状何时开始以及孩子出现这些症状的频率。他们还会询问您孩子的个人和家族病史并进行体检。根据这些结果,他们可能会推荐其他检查。如果您的孩子被诊断出患有颅外生殖细胞肿瘤,这些检查的结果将帮助您和您孩子的医生制定治疗计划。
用于诊断颅外生殖细胞肿瘤的检查可能包括:
血清肿瘤标志物检测:通过检查血液样本来测量身体器官、组织或肿瘤细胞释放到血液中的某些物质的量。血液中某些物质的含量升高与特定类型的癌症有关。这些被称为肿瘤标志物。
一些恶性生殖细胞肿瘤会释放肿瘤标志物。以下肿瘤标志物可用于检测颅外生殖细胞肿瘤:
甲胎蛋白(AFP)。
β-人绒毛膜促性腺激素 (β-hCG)。
对于睾丸生殖细胞肿瘤,血液中的肿瘤标志物水平有助于显示肿瘤是精原瘤还是非精原瘤。
血液化学研究:检查血液样本以测量身体器官和组织释放到血液中的某些物质(包括乳酸脱氢酶)的含量。某种物质的含量异常(高于或低于正常值)可能是疾病的征兆。
胸部 X 光检查:对胸部内的器官和骨骼进行X 光检查。X 光是一种能量束,可以穿过身体并照射到胶片上,从而拍摄出身体内部区域的图像。
CT 扫描(CAT 扫描) :一种从不同角度拍摄一系列身体内部区域(如胸部或淋巴结)详细图片的程序。这些图片由连接到 X 射线机器的计算机制作。染料可以注入静脉或吞咽,以帮助器官或组织更清晰地显示。该程序也称为计算机断层扫描、计算机断层扫描或计算机轴向断层扫描。
MRI(磁共振成像):使用磁铁、无线电波和计算机对身体内部区域进行一系列详细拍照的程序。该程序也称为核磁共振成像(NMRI)。
超声波检查:高能声波(超声波)从内部组织或器官反射并产生回声的程序。回声形成身体组织的图像,称为超声波图。该图像可以打印出来以供日后查看。
腹部超声检查。将连接到计算机的超声换能器压在腹部皮肤上。换能器将声波从内脏和组织反射回来,形成回声,形成超声图(计算机图像)。
活检:切除细胞或组织,以便病理学家在显微镜下观察,检查是否有癌症迹象。有时在手术前进行切口活检或针吸活检以取出组织样本。有时在手术过程中切除肿瘤,然后从肿瘤中取出组织样本。
可以对切除的组织样本进行以下测试:
细胞遗传学分析:一种实验室测试,对组织样本中的细胞染色体进行计数,并检查是否有任何变化,例如断裂、缺失、重排或额外的染色体。某些染色体的变化可能是癌症的征兆。细胞遗传学分析用于帮助诊断癌症、制定治疗计划或了解治疗效果如何。
免疫组织化学:一种实验室检测方法,利用抗体检查患者组织样本中的某些抗原(标记物)。抗体通常与酶或荧光染料相连。抗体与组织样本中的特定抗原结合后,酶或染料被激活,然后可以在显微镜下看到抗原。这种类型的检测方法用于帮助诊断癌症,并帮助区分一种类型的癌症和另一种类型的癌症。
病理诊断
在诊断出儿童颅外生殖细胞肿瘤后,需要进行检查以查明癌细胞是否已经从肿瘤起源部位扩散到附近区域或身体的其他部位。
用于确定癌症是否已从肿瘤起始部位扩散到身体其他部位的过程称为分期。从分期过程中收集的信息决定了疾病的分期。了解分期对于制定治疗计划非常重要。在某些情况下,分期可能在手术切除肿瘤后进行。
可以采用下列程序:
MRI(磁共振成像):利用磁铁、无线电波和计算机对身体内部区域(如大脑或淋巴结)进行一系列详细图片的。该程序也称为核磁共振成像(NMRI)。
CT 扫描(CAT 扫描):一种从不同角度拍摄一系列身体内部区域(如胸部或淋巴结)详细图片的程序。这些图片由连接到X 射线机器的计算机制作。染料可以注入静脉或吞咽,以帮助器官或组织更清晰地显示。该程序也称为计算机断层扫描、计算机断层扫描或计算机轴向断层扫描。
骨扫描:一种检查骨骼中是否有快速分裂细胞(如癌细胞)的程序。将极少量的放射性物质注入静脉,并通过血流传播。放射性物质与癌症一起聚集在骨骼中,并通过扫描仪检测出来。
胸腔穿刺术:使用针头从胸腔内膜和肺之间的间隙中抽取液体。病理学家在显微镜下观察液体以寻找癌细胞。
腹腔穿刺术:使用针头从腹腔内壁和腹腔器官之间的间隙抽取液体
分期和分型
分期用于描述不同类型的颅外生殖细胞肿瘤。
11 岁以下儿童的睾丸生殖细胞肿瘤
以下阶段来自儿童肿瘤学组。
第一阶段
在第一阶段,癌症仅存在于睾丸中。睾丸和精索通过手术完全切除,并且以下所有情况均属实:
肿瘤包膜(肿瘤外壳)未破裂,且在切除肿瘤之前未进行活检;
CT 扫描或MRI 检查显示所有淋巴结的最短直径均小于 1厘米。
第二阶段
在第二阶段,通过手术切除睾丸和精索,并且以下情况之一成立:
囊膜(肿瘤外壳)破裂(破开)或在手术前进行了活检;或
只能用显微镜才能看到的癌症残留在阴囊内或阴囊附近的精索内,手术后肿瘤标志物水平不恢复正常或不下降。
癌症尚未扩散至淋巴结。
第三阶段
在第三阶段,下列情况之一为真:
癌症已扩散至腹部后部的一个或多个淋巴结;或
淋巴结宽度至少为 2厘米,或最短直径大于 1 厘米但小于 2 厘米, 并且在 4 至 6 周内重复CT 扫描或MRI时没有变化或正在生长。
第四阶段
在 IV 期,癌症已扩散至身体的其他部位,如肝脏、肺、骨骼和大脑。
11 岁及以上的青少年和青年人的睾丸生殖细胞肿瘤
15 岁以上的男性只有 I 期肿瘤和转移性肿瘤。有关11 岁及以上青少年和青年睾丸生殖细胞肿瘤分期的更多信息,请参阅睾丸癌治疗。
卵巢生殖细胞肿瘤
卵巢生殖细胞肿瘤使用两种分期系统:儿童肿瘤组和国际妇产科联盟 (FIGO)。
以下阶段来自儿童肿瘤学组。
第一阶段
在第一阶段, 卵巢内的肿瘤已通过手术完全切除,并且满足以下所有条件:
肿瘤包膜(肿瘤外壳)未破裂,且在切除肿瘤之前未进行活检;
没有迹象表明癌症已扩散至囊膜外;并且
腹部抽取的液体中未发现癌细胞;并且
腹部组织内壁未发现癌症,活检期间采集的组织样本中也未发现癌症;并且
CT 扫描或MRI显示的淋巴结最短直径小于 1厘米 ,或在活检过程中采集的淋巴结组织样本中未发现癌症。
第二阶段
在 II 期,卵巢内的肿瘤已通过手术完全切除,并且在手术前进行了活检,并且符合以下情况之一:
癌症已扩散至部分或全部囊膜(肿瘤外层覆盖物);或
肿瘤大于10厘米并通过腹腔镜手术切除;或
肿瘤被分解成小块后切除,但尚不清楚癌症是否已经扩散至囊膜外。
腹腔抽取的液体中未发现癌细胞。腹腔淋巴结或腹壁组织中未发现癌症,活检过程中采集的组织样本中也未发现癌症。
第三阶段
在 III 期,卵巢 有肿瘤,且符合以下情况之一:
淋巴结宽度至少为 2厘米,或最短直径大于 1 厘米但小于 2 厘米,且在手术后 4 至 6 周重复CT 扫描或MRI 检查时没有变化或正在生长;或者
肿瘤未通过手术完全切除或手术前进行了活检;或
在腹部抽取的液体中发现癌细胞(包括未成熟畸胎瘤) ;或
淋巴结中发现癌症(包括未成熟畸胎瘤);或
癌症(包括未成熟畸胎瘤)存在于腹部组织中。
III-X 期
在 III-X 期中,肿瘤可描述为 I 期或 II 期,但以下情况除外:
未收集腹部内壁细胞;或
未对最短直径大于 1厘米的淋巴结进行活检;或
未进行腹部内膜组织活检;或
分期在手术中未完成 ,但将在第二次手术中完成。
第四阶段
在第四阶段,下列情况之一为真:
癌症已扩散至肝脏或腹部外的其他身体部位,如骨骼、肺或大脑。
在肺液中发现癌细胞。
以下阶段来自国际妇产科联盟 (FIGO)。
第一阶段
在第一期,癌症出现在一侧或两侧卵巢中,且尚未扩散。第一期又分为 IA 期、IB 期和 IC 期。
IA 期:一侧卵巢发现癌症。
IB 期:双侧卵巢均有癌症。
IC 期:癌症发生在一个或两个卵巢,且下列情况之一成立:
一侧或两侧卵巢外表面也发现癌症;或
肿瘤囊(外壳)在手术前或手术过程中破裂(裂开);或
癌细胞存在于 从腹部抽取的液体或腹腔(包含腹部大部分器官的 体腔)冲洗液中。
第二阶段
II 期是指癌症出现在一侧或两侧卵巢,并扩散至盆腔其他部位,或发现原发性腹膜癌。II 期又分为 IIA 期和 IIB 期。
IIA 期:癌症已扩散至子宫和/或输卵管(卵子从卵巢输送到子宫的细长管道)。
IIB 期:癌症已扩散至盆腔内的其他组织,如膀胱、直肠或阴道。
第三阶段
III 期是指一侧或两侧卵巢 出现癌症,或发现原发性腹膜癌。癌症已扩散至骨盆外的腹部 其他部位和/或腹部后部的 淋巴结。III 期又分为 IIIA 期、IIIB 期和 IIIC 期。
在 IIIA 期中,以下情况之一为真:
癌症仅扩散至腹部后部淋巴结;或
只能用显微镜才能看到的癌细胞已经扩散到骨盆外的腹膜表面。癌症可能已经扩散到腹部后部的附近淋巴结。
IIIB 期:癌症已扩散至盆腔外的腹膜,且腹膜内的癌症大小为 2厘米或更小。癌症可能已扩散至腹部后部的淋巴结。
IIIC 期:癌症已扩散至盆腔外的腹膜,且腹膜内的癌症大于 2 厘米。癌症可能已扩散至腹部后部的淋巴结或肝脏或脾脏的表面。
第四阶段
IV期又分为IVA期和IVB期。
IVA 期:癌细胞 存在于肺部周围积聚的多余液体中。
IVB 期:癌症已扩散至腹部外的器官和组织,包括腹股沟淋巴结。
性腺外颅外生殖细胞肿瘤
以下阶段来自儿童肿瘤学组。
第一阶段
在第一阶段,肿瘤已通过手术完全切除,且满足以下所有条件:
在切除肿瘤的区域未发现癌细胞 ;并且
肿瘤包膜(肿瘤外壳)未破裂,且在切除肿瘤之前未进行活检;
如果肿瘤位于腹部,则在腹腔抽取的液体中未发现癌细胞;
腹部、骨盆和胸部的CT 扫描或MRI上显示的淋巴结小于 1厘米。
第二阶段
在 II 期,癌症无法通过手术完全切除,且存在以下情况之一:
手术后仍需用显微镜才能看到的癌症;或
囊膜(肿瘤外壳)破裂(裂开)或进行了活检。
腹腔抽取的液体中未发现癌细胞。CT扫描或MRI检查未发现腹部、骨盆或胸部淋巴结中有癌症迹象。
第三阶段
在第三阶段,下列情况之一为真:
癌症未能通过手术完全切除,并且在手术后仍然有肉眼可见的癌症残留或仅进行了活检;或
淋巴结宽度 至少为 2厘米,或最短直径大于 1 厘米但小于 2 厘米, 并且在 4 至 6 周内重复CT 扫描或MRI时没有变化或正在生长。
第四阶段
在 IV 期,癌症已扩散至身体的其他部位,如肝脏、肺、骨骼或大脑。
儿童颅外生殖细胞肿瘤通常经过治疗后不会复发。
复发 性儿童颅外生殖细胞肿瘤是指癌症在治疗后复发。癌症可能复发在原位,也可能复发在身体其他部位。
大多数生殖细胞肿瘤在治疗后不会复发。如果复发,通常在手术后 3 年内复发。骶骨或尾骨中复发的畸胎瘤约有一半是癌症,因此随访很重要。
 内容导航
内容导航

 15
15
 1000+
1000+
 15
15
 8000+
8000+
