简介
胰腺癌是一种在胰腺组织中形成恶性(癌症)细胞的疾病。
胰腺是一个 长约 6 英寸的腺体,形状像一个侧卧的薄梨。胰腺较宽的一端称为头部,中间部分称为胰体,较窄的一端称为胰尾。胰腺位于胃和脊柱之间。
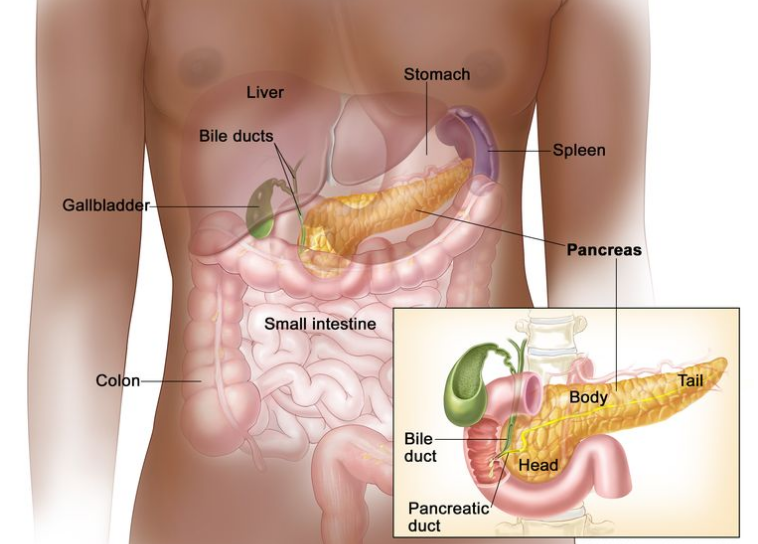
胰腺的解剖结构。胰腺分为三部分:胰头、胰体和胰尾。胰腺位于腹部,靠近胃、肠和其他器官。
胰腺中有两种细胞:
内分泌胰腺细胞产生激素,如胰岛素和胰高血糖素,帮助控制血糖水平。这两种激素都有助于身体利用和储存从食物中获取的能量。内分泌胰腺细胞聚集在整个胰腺中的许多小群体(胰岛)。内分泌胰腺细胞也称为胰岛细胞或朗格汉斯岛。
外分泌胰腺细胞产生的酶被释放到小肠中,帮助身体消化食物。大部分胰腺由导管和导管末端的小囊组成,小囊内衬有外分泌细胞。
类型
儿童胰腺癌有四种类型。
儿童胰腺癌的四种类型包括:
胰腺实性假乳头状肿瘤。这是儿童中最常见的胰腺肿瘤类型。它最常影响年龄较大的青少年和年轻人。这些生长缓慢的肿瘤 既有囊状部分,也有实性部分。胰腺实性假乳头状肿瘤不太可能扩散到身体的其他部位,预后非常好。偶尔,肿瘤可能会扩散到肝脏、肺或淋巴结。
胰腺母细胞瘤。它通常发生在 10 岁或以下的儿童中。患有Beckwith-Wiedemann 综合征和家族性腺瘤性息肉病(FAP)综合征的儿童患胰腺母细胞瘤的风险较高。这些生长缓慢的肿瘤通常会产生肿瘤标志 物甲胎蛋白。这些肿瘤也可能产生促肾上腺皮质激素(ACTH) 和抗利尿激素 (ADH)。胰腺母细胞瘤可能扩散到肝脏、肺或淋巴结。患有胰腺母细胞瘤的儿童预后良好。
胰岛细胞肿瘤。这些肿瘤在儿童中并不常见,可能是良性的,也可能是恶性的。患有多发性内分泌肿瘤 1 型(MEN1) 综合征的儿童可能会患上胰岛细胞肿瘤。(有关更多信息,请参阅PDQ摘要“儿童多发性内分泌肿瘤 [MEN] 综合征治疗”。)最常见的胰岛细胞肿瘤类型是胰岛素瘤和胃泌素瘤。其他类型的胰岛细胞肿瘤是促肾上腺皮质激素瘤和血管紧张素瘤。这些肿瘤可能会产生激素,例如胰岛素、胃泌素、促肾上腺皮质激素或抗利尿激素。当激素分泌过多时,就会出现疾病的体征和症状。这些肿瘤也称为胰腺神经内分泌肿瘤 (胰腺 NET)。
胰腺癌 。胰腺癌在儿童中非常罕见。胰腺癌有两种类型:腺泡细胞癌和导管腺癌。
体征和症状
胰腺癌的体征和症状包括疲劳和体重减轻。
胰腺癌的一般体征和症状可能包括以下内容:
感觉很累。
体重无缘无故减轻。
食欲不振。
胃部不适。
腹部有肿块。
在儿童中,一些胰腺肿瘤不会分泌激素,也没有疾病的迹象和症状。这使得早期诊断胰腺癌变得困难。
分泌激素的胰腺肿瘤可能会引起体征和症状。体征和症状取决于所分泌激素的类型。
如果肿瘤分泌胰岛素,可能出现的体征和症状包括:
低血糖。这会导致视力模糊、头痛、头晕、疲倦、虚弱、颤抖、紧张、烦躁、出汗、困惑或饥饿。
行为的改变。
癫痫发作。
昏迷。
如果肿瘤分泌胃泌素,可能出现的体征和症状包括:
胃溃疡不断复发。
腹部疼痛,可能蔓延至背部。疼痛可能时有时无,服用抗酸药后可能消失。
胃内容物回流至食道(胃食管反流)。
腹泻。
产生其他类型激素(如促肾上腺皮质激素(ACTH)或抗利尿激素(ADH))的肿瘤所引起的体征和症状可能包括以下内容:
水样腹泻。
脱水(口渴、尿少、皮肤和口腔干燥、头痛、头晕或疲倦)。
血液中钠(盐)含量低(意识模糊、嗜睡、肌肉无力和癫痫)。
体重无缘无故减轻或增加。
脸圆圆的,胳膊和腿细细的。
感觉非常疲倦和虚弱。
高血压。
皮肤上出现紫色或粉红色的妊娠纹。
如果您发现孩子有上述任何症状,请咨询孩子的医生。非胰腺癌的其他疾病也可能导致这些相同的体征和症状。
检查诊断
检查胰腺的测试可用于帮助诊断胰腺癌。
可以使用以下测试和程序:
体检和健康史:检查身体的一般健康状况,包括检查疾病迹象,如肿块或其他异常情况。还将记录患者的健康习惯和既往疾病和治疗史。
胸部 X 光检查:的器官和骨骼进行X 光检查。X 光是一种能量束,可以穿过身体并照射到胶片上,从而拍摄出身体内部区域的图像。
CT 扫描(CAT 扫描):一种从不同角度拍摄一系列身体内部区域(如胸部和腹部)详细图片的程序。图片由连接到 X 射线机器的计算机拍摄。染料可以注入静脉或吞咽,以帮助器官或组织更清晰地显示。该程序也称为计算机断层扫描、计算机断层扫描或计算机轴向断层扫描。
MRI(磁共振成像):使用磁铁、无线电波和计算机对身体内部区域(例如胸部和腹部)进行一系列详细图片的程序。该程序也称为核磁共振成像(NMRI)。
PET 扫描(正电子发射断层扫描):一种检测体内恶性肿瘤细胞的程序。将少量放射性葡萄糖(糖)注入静脉。PET扫描仪围绕身体旋转,拍摄体内葡萄糖使用位置的图片。恶性肿瘤细胞在图片中显示得更亮,因为它们比正常细胞更活跃,吸收的葡萄糖更多。
内镜超声检查(EUS) :一种将内窥镜插入人体的程序,通常通过口腔或直肠插入。内窥镜是一种细管状仪器,配有灯和镜头,便于观察。内窥镜末端的探头用于将高能声波(超声波)反射到内部组织或器官并产生回声。回声形成人体组织的图像,称为超声图。该程序也称为内镜超声检查。
生长抑素受体闪烁显像:一种用于发现胰腺肿瘤的放射性核素扫描。将极少量的放射性 奥曲肽(一种附着于 类癌肿瘤的激素)注入静脉,并通过血流传播。放射性奥曲肽附着在肿瘤上,使用检测放射性的特殊照相机显示肿瘤在体内的位置。该程序用于诊断胰岛细胞肿瘤。
活检:切除细胞或组织,以便病理学家在显微镜下观察是否有癌症迹象。获取组织样本的程序包括:
芯针活检:使用宽针去除组织的程序。
腹腔镜检查:一种观察腹部器官以检查疾病迹象的外科手术。在腹壁上开小切口,将腹腔镜(一根细的、带灯的管子)插入其中一个切口。可以通过相同或其他切口插入其他器械来执行诸如采集组织样本等操作。
剖腹手术:一种外科手术,在腹壁上切开一个切口(切口),检查腹腔内是否有疾病迹象。切口大小取决于剖腹手术的原因。有时会采集组织样本。
儿童胰腺癌治疗
针对儿童胰腺癌有不同类型的治疗方法。
有些治疗方法是标准的(目前使用的治疗方法),有些正在临床试验中进行测试。治疗临床试验是一项旨在帮助改善当前治疗方法或获取有关癌症患者新治疗方法的信息的研究。当临床试验表明新治疗方法优于标准治疗方法时,新治疗方法可能成为标准治疗方法。
患有胰腺癌的儿童应由治疗儿童癌症的专家医生团队来制定治疗计划。
治疗将由儿科肿瘤科医生(专门治疗儿童癌症的医生)监督。儿科肿瘤科医生与其他儿科保健专业人员合作,这些专业人员是治疗儿童癌症的专家,并且专攻某些医学领域。这可能包括以下专家和其他专家:
儿科医生。
儿科外科医生。
病理学家。
内分泌科医生。
儿科护理专家。
社会工作者。
康复专家。
心理学家。
儿童生活专家。
采用三种类型的标准治疗方法:
外科手术
手术切除肿瘤可用于治疗大多数类型的胰腺癌。对于胰头癌,可进行Whipple 手术。
化疗
化疗是一种癌症治疗方法,使用药物来阻止癌细胞生长,方法是杀死细胞或阻止其分裂。当口服化疗药物或将化疗药物注射到静脉或肌肉中时,药物会进入血液,并到达全身的癌细胞(全身化疗)。
靶向治疗
靶向治疗是一种使用药物或其他物质来识别和攻击特定癌细胞的治疗方法。靶向治疗对正常细胞的伤害通常比化疗或放射治疗要小。
mTOR 抑制剂 疗法:mTOR 抑制剂药物可阻止帮助细胞分裂和存活的蛋白质。此类药物用于治疗胰岛细胞肿瘤,目前正在研究用于治疗胰腺癌 。
患者可能想要考虑参加临床试验。
对于某些患者来说,参加临床试验可能是最佳治疗选择。临床试验是癌症研究过程的一部分。进行临床试验是为了确定新的癌症治疗方法是否安全有效或优于标准治疗方法。
当今许多癌症的标准治疗方法都是基于早期临床试验。参加临床试验的患者可能会接受标准治疗,也可能成为首批接受新疗法的患者。
参加临床试验的患者也有助于改善未来癌症的治疗方法。即使临床试验没有带来有效的新疗法,它们也常常能解答重要问题并推动研究向前发展。
患者可以在开始癌症治疗之前、期间或之后参加临床试验。
有些临床试验仅包括尚未接受治疗的患者。其他试验针对癌症尚未好转的患者测试治疗方法。还有一些临床试验测试阻止癌症复发或减少癌症治疗副作用的新方法。
新诊断儿童胰腺癌的治疗
新诊断的儿童胰腺实性假乳头状瘤的治疗可能包括以下内容:
手术切除肿瘤。对于胰头肿瘤,可以进行Whipple 手术。
对于无法通过手术切除或已扩散到身体其他部位的肿瘤,则进行化疗。
对新诊断的儿童胰母细胞瘤的治疗可能包括以下内容:
手术切除肿瘤。对于胰头肿瘤,可以进行 Whipple 手术。
手术前可以进行化疗以缩小肿瘤。对于较大的肿瘤、最初无法通过手术切除的肿瘤以及已经扩散到身体其他部位的肿瘤,手术后可以进行更多的化疗。
如果肿瘤对治疗没有反应或复发,则可以进行化疗。
对新诊断的儿童胰岛细胞肿瘤的治疗可能包括使用药物治疗激素引起的症状以及以下治疗:
手术切除肿瘤。
对于无法通过手术切除或已扩散到身体其他部位的肿瘤,采用化疗和靶向治疗(mTOR 抑制剂 治疗)。
儿童胰腺癌的病例报告很少。(请参阅PDQ 摘要《胰腺癌治疗[成人]》以了解可能的治疗方案。)
复发性儿童胰腺癌的治疗
儿童复发性 胰腺癌的治疗可能包括以下内容:
检查患者肿瘤样本是否存在某些基因变化的临床试验。针对患者实施的靶向治疗类型取决于基因变化的类型。
儿童胰腺癌的治疗可能会引起副作用。
癌症治疗的副作用在治疗后开始出现并持续数月或数年,称为迟发效应。癌症治疗的迟发效应可能包括:
身体问题。
情绪、感觉、思维、学习或记忆的变化。
第二种癌症(新类型的癌症)或其他情况。
一些晚期反应可以得到治疗或控制。与孩子的医生讨论某些治疗可能引起的晚期反应非常重要。
 内容导航
内容导航

 15
15
 1000+
1000+
 15
15
 8000+
8000+
