什么是筛查?
在病人出现任何症状之前,可通过筛查检查癌症。这可以帮助医生发现早期癌症。异常组织或者癌症发现越早,就可能越容易治疗。当病人开始出现症状的时候,癌细胞可能已经开始扩散。
科学家一直试图更好地了解哪类人更容易患哪种类型的癌症。他们还研究我们的行为以及我们周围的物质,检查它们是否致癌。医生可以借助这些信息决定哪类人适合癌症筛查,适合哪种筛查,以及多久筛查一次。
需要记住的是,当医生建议某人去做筛查的时候,医生并不一定知道他患了癌症,这点特别重要。因为筛查是在没有任何症状的时候做的。
如果筛查结果异常,那么你就需要做进一步检查。这些检查叫做诊断性检查。
若想知道更多关于癌症筛查的信息,请查看一下“医师数据咨询系统(PDQ®)”总结。
检查
当你发现自己患有乳腺癌之后,你可能需要其他检查以帮助选择最佳治疗。
乳腺组织的实验室检查
活检过程中切除的乳腺组织可用于特殊实验室检查:
? 激素受体检测:一些乳腺癌需要激素才能生长。这些癌症有征对雌激素和(或)孕酮的激素受体。如果激素受体检测显示乳腺癌有这些受体,则通常推荐进行激素治疗作为治疗方案的一部分。(见激素治疗章节)。
? HER2检测:一些乳腺癌有大量的称作HER2的蛋白质,该蛋白质帮助癌症生长。HER2检测可显示女性乳腺癌是否有大量HER2。如果有,则征对HER2的靶向治疗可能是一个治疗选择。(见靶向治疗章节)。
可能需要几周才能得到这些检查结果。检查结果有助于您的医生决定哪种癌症治疗适合您。
乳腺癌筛查
筛查可用来检查不同类别的癌症。
一些检查有助于较早发现某些癌症,降低其死亡率。另一些检查有助于发现某类人中的癌症迹象,但是,临床试验并不能证明这些检查能有效降低癌症的死亡率。
科学家试图研究并找到风险最低、成本收益最高的筛查方法。癌症筛查也旨在证明较早发现癌症是否能降低癌症的死亡率。对某些癌症而言,若较早发现和治疗,治愈的希望会更高。
三种常见的乳腺癌筛查:
乳房X光
乳房X光是最常见的乳腺癌筛查。它能发现一些非常小的肿瘤,小到身体尚无法察觉。它也能发现乳腺导管原位癌,也即导管内皮细胞存在癌变,在一些女性中则会发生转移。
乳房X光在老年女性(>50岁)中发现肿瘤的概率要比年轻女性高(<50岁),因为年轻女性乳房组织更加致密,在X光上显示更白,而肿瘤组织也显示为白色,因而更难以甄别。
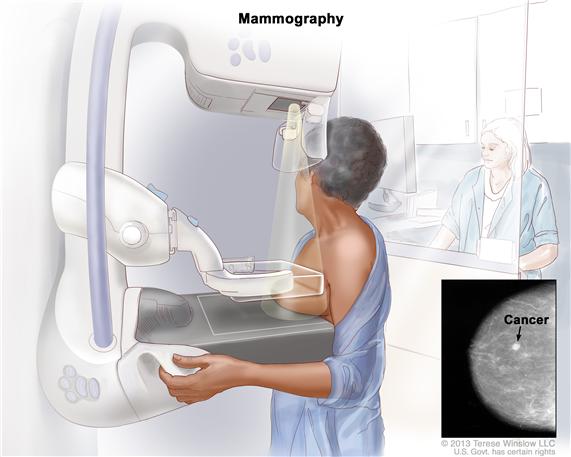
乳房X光。乳房置于两片检测板之间,然后用X射线成像。
上图中词汇:
Mammography:乳房X光。
Cancer:恶性肿瘤。
以下几项能够影响乳房X光对乳腺癌的检测:
1. 肿瘤大小。
2. 乳房组织致密程度。
3. 放射技师的操作水平。
在40-70岁的乳腺癌患者之中,接受过乳房X光筛查的人比未接受过的人死亡率低。
临床乳房检查
临床乳房检查是指由医生或其他医学专业技术人员进行的乳房检查。医生会通过乳房触诊或腋下触诊,查看是否有肿块或其他异常组织。临床乳房检查是否能降低乳腺癌死亡率尚不可知。
乳房自检可由自己或男性完成,以检查是否有肿块或其他异常组织。熟悉乳房通常的大小和触感非常重要,当你发现肿块或触感与平常不同时,请及时咨询医生。乳房自检与乳腺癌死亡率的关系目前也无法证实。
磁共振成像检查(用于高风险人群)
磁共振成像(MRI)是指用磁铁、无线电波以及计算机来形成一系列体内区域详细影像的技术。这一技术被称为核磁共振成像(NMRI)。MRI不使用任何X射线。具备以下特征的女性适用于MRI检查:
1. 基因变异,如BRCA1和BRCA2基因。
2. 家族史(直系亲属,如母亲、女儿和姐妹)。
3. 一些遗传症状,如Li-Fraumeni综合征和多发性错构瘤综合征。
MRI比X光检查阳性率高,但假阳性率也较高。
临床试验中的其他筛查方法
热成像法
热成像法也即使用热感应成像仪来记录乳房表面皮肤的温度,然后用计算机合成乳房表面温度变化图。由于肿瘤往往能引起温度变化,因而能在图中显示出来。目前尚无临床试验证明此法能够较好地筛查乳腺癌,也不能证明其能降低死亡率。
组织采样
乳房组织采样也即采取少量乳房组织细胞,置于显微镜下观察;一些研究发现,乳液中的一些异常细胞与乳腺癌风险增高有关。科学家正在研究此法是否能用于早期乳腺癌筛查,或是预测患癌的风险。采样的方法通常包括:
1. 细针抽吸检查:取一细针,由乳晕处插入乳房组织,吸取少量细胞和液体。
2. 乳头抽吸检查:运用吸乳器(类似哺乳期妇女用的吸奶装置)通过乳头轻轻吸出乳液,进行检查。
3. 乳管灌洗法:将发丝状的导管由乳头插入乳管,然后注入少量生理盐水;然后取出,盐水中将洗出部分乳液和细胞。
乳腺癌分期
诊断为乳腺癌之后,进行检测以发现癌细胞是否只在乳房内扩散或者已扩散至身体其他部位。
用于发现癌症是否只在乳房内扩散或者已扩散至身体其他部位的过程叫做分期。从分期过程中收集到的信息可确定疾病分期。为了计划治疗方案,认识分期是很重要的。以下检测和操作可用于分期过程中:
? 前哨淋巴结活检:在手术过程中切除前哨淋巴结。前哨淋巴结是最先接收肿瘤淋巴引流的淋巴结。它是癌症可能扩散到的首个淋巴结。在肿瘤附近注射放射性物质和/或蓝色染料。物质或染料流经淋巴管到达淋巴结。切除最先接收物质或染料的淋巴结。病理学家在显微镜下观察组织以查找是否存在癌细胞。如果没有发现癌细胞,可能不需要再切除更多淋巴结。
? 胸部X线检查:对胸部内的器官和骨进X线照片。X线是一种能量射束,可穿过身体并传达到照片上,从而形成对身体内区域的照片。
? CT扫描(CAT扫描):一种从不同角度对身体内区域形成一系列详细照片的操作。连于X线机器的计算机会形成照片。可能会静脉注射或吞咽一种造影剂,以帮助器官或组织更清楚地显像。该操作也叫做计算机断层扫描、计算机化断层摄影术或计算机化轴向层面X射线摄影法。
? 骨扫描:这是一项检查骨中是否存在快速分裂细胞(如癌细胞)的操作。将非常少量的放射性物质注射入静脉内,该物质流经血流。放射性物质在骨中聚集并由扫描仪检测到。
? PET扫描(正电子发射计算机断层扫描):一项发现身体恶性肿瘤细胞的操作。将少量放射性葡萄糖(糖)注射进静脉内。PET扫描仪围绕身体旋转,并且形成身体正在摄取葡萄糖区域的照片。恶性肿瘤细胞亮度更强,因为它们更活跃并且比正常细胞摄取的葡萄糖更多。
癌症在身体内扩散有三种方式。
恶性肿瘤可以通过组织、淋巴系统以及血液扩散:
? 组织。癌细胞从原发部位生长到周围区域,向外扩散。
? 淋巴系统:癌细胞从原发部位进入淋巴系统往外扩散。癌细胞可经过淋巴管到达身体其他部位。
? 血液。癌细胞从原发部位进入血液往外扩散。癌细胞可经过血管到达身体其他部位。
癌症可能从原发部位扩散至身体其他部位。
癌症扩散到身体其他部位,叫做转移。癌细胞突破他们最初生长的部位(原发性肿瘤),经过淋巴系统或血液扩散。
? 淋巴系统:癌细胞进入淋巴系统,经过淋巴管,在身体其他部位形成肿瘤(转移性肿瘤)。
? 血液。癌细胞进入血液,经过血管,在身体其他部位形成肿瘤(转移性肿瘤)。
转移瘤的癌症类型和原发肿瘤相同。例如,如果乳腺癌扩散至骨,则骨的癌细胞实际上是乳腺癌细胞。疾病是转移性乳腺癌,而非骨癌。
乳腺癌使用以下分期:
这一节描述了乳腺癌的分期。乳腺癌分期基于手术或其他操作中切除的肿瘤和淋巴结接受检测后的结果。
0期(原位癌)
有3种乳腺原位癌:
? 导管原位癌(DCIS)是一种非侵袭性疾病,其异常细胞见于乳腺导管的衬里。异常细胞尚未扩散至导管外的其他乳房组织。在有些情况下,DCIS可能变成侵袭性癌症并扩散至其他组织。目前,没有方法知道哪些病灶可能发展成侵袭性的。

(ductal carcinoma in situ导管原位癌:lobe乳腺叶;ducts导管;fatty tissue脂肪组织;normal duct正常导管;abnormal cells异常细胞)
导管原位癌(DCIS)。异常细胞见于乳腺导管的衬里。
? 小叶原位癌(LCIS)是一种异常细胞见于乳腺小叶的疾病。该疾病极少会变成侵袭性癌症。然而,一侧乳房患有LCIS会增加两侧乳房发生乳腺癌的风险。
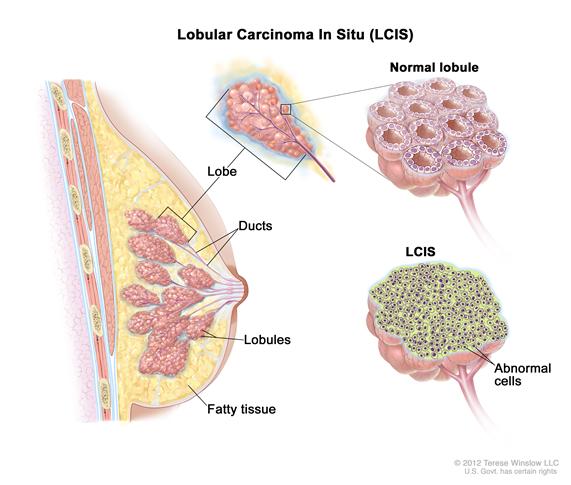
(小叶原位癌(LCIS)。异常细胞见于乳腺小叶。
lobules小叶原位癌;normal lobule正常小叶;lobe乳腺叶;ducts导管;lobe小叶;fatty tissue脂肪组织;abnormal cells异常细胞)
? 乳头佩吉特病(Paget disease of nipple):一种异常细胞只见于乳头的疾病。

I期乳腺癌
在IA期中,肿瘤2cm或更小且尚未扩散至乳房外。在IB期中,在乳房中未发现肿瘤或者肿瘤为2cm或更小。在淋巴结中发现有小的癌细胞群集(大于0.2mm但不超过2mm)。
(Stage IA breast cancer IA期乳腺癌;Stage IB breast cancerIB期乳腺癌;Lymph nodes淋巴结;Clusters of cancer cells in lymph nodes淋巴结中的癌细胞群集;tumor is 2 cm or smaller肿瘤为2cm或更小)
在I期中,癌症形成。I期分为IA期和IB期。
在IA期,肿瘤为2cm或更小。癌症尚未扩散至乳房外。
在IB期,在淋巴结中发现有小的乳腺癌细胞群集(大于0.2mm但不超过2mm)且:
在乳房中未发现肿瘤;或
肿瘤为2cm或更小。
II期
II期分为IIA期和IIB期。
在IIA期:
在乳房中未发现肿瘤或者肿瘤为2cm或更小。癌症(大于2mm)见于1-3个腋窝淋巴结或胸骨附近的淋巴结(在前哨淋巴结活检中发现);或者
肿瘤大于2cm但不超过5cm。癌症尚未扩散至淋巴结。

IIA期乳腺癌。无肿瘤见于乳房且癌症见于1-3个腋窝淋巴结或胸骨附近的淋巴结(左);或肿瘤为2cm或更小且癌症见于1-3个腋窝淋巴结或胸骨附近的淋巴结(中);或肿瘤大于2cm但不超过5cm且尚未扩散至淋巴结(右)。
(Stage IIA Breast Cancer IIA期乳腺癌;axilla腋窝;breastbone胸骨;lymph nodes淋巴结;cancer in 1 to 3 lymph nodes in the axilla or near the breastbone癌症见于1-3个腋窝淋巴结或胸骨附近的淋巴结;tumor is 2cm or smaller肿瘤为2cm或更小;tumor is larger than 2cm but not larger than 5cm肿瘤大于2cm但不超过5cm)
在IIB期,肿瘤:
大于2cm但不超过5cm。在淋巴结中发现小的乳腺癌细胞群集(大于0.2mm但不超过2mm);或
大于2cm但不超过5cm。癌症已扩散至1-3个腋窝淋巴结或胸骨附近的淋巴结(在前哨淋巴结活检中发现);或
大于5cm。癌症尚未扩散至淋巴结。
 IIB期乳腺癌。肿瘤大于2cm但不超过5cm且淋巴结中发现有小的癌细胞群集(左);或肿瘤大于2cm但不超过5cm且癌症见于1-3个腋窝淋巴结或胸骨附近的淋巴结(中);或肿瘤大于5cm且尚未扩散至淋巴结(右)。
IIB期乳腺癌。肿瘤大于2cm但不超过5cm且淋巴结中发现有小的癌细胞群集(左);或肿瘤大于2cm但不超过5cm且癌症见于1-3个腋窝淋巴结或胸骨附近的淋巴结(中);或肿瘤大于5cm且尚未扩散至淋巴结(右)。
(Stage IIB Breast Cancer IIB期乳腺癌;lymph nodes淋巴结;Clusters of cancer cells in lymph nodes淋巴结中的癌细胞群集;tumor is larger than 2cm but not larger than 5cm肿瘤大于2cm但不超过5cm;axilla腋窝;breastbone胸骨; cancer in 1 to 3 lymph nodes in the axilla or near the breastbone癌症见于1-3个腋窝淋巴结或胸骨附近的淋巴结;tumor is larger than 5cm肿瘤大于5cm)
IIIA期
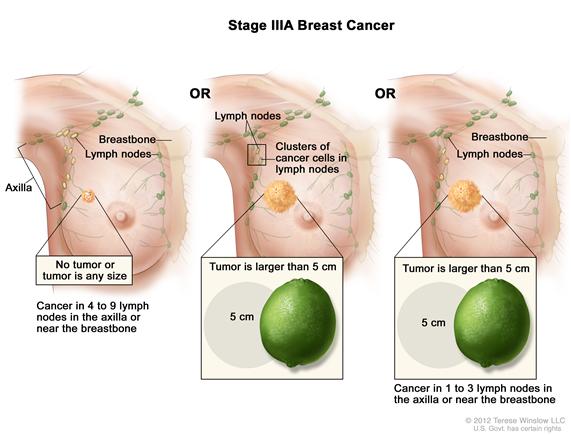
IIIA期乳腺癌。乳房中未见肿瘤或肿瘤大小任意且癌症见于4-9个腋窝淋巴结或胸骨附近的淋巴结(左);或肿瘤大于5cm且淋巴结中发现有小的癌细胞群集(大于0.2mm但不超过2mm)(中);或肿瘤大于5cm且癌症见于1-3个腋窝淋巴结或胸骨附近的淋巴结(右)。
(Stage IIIA Breast Cancer IIIA期乳腺癌;axilla腋窝;breastbone胸骨;lymph nodes淋巴结;no tumor or tumor in any size无肿瘤或任何大小的肿瘤;cancer in 4 to 9 lymph nodes in the axilla or near the breastbone癌症见于4-9个腋窝淋巴结或胸骨附近的淋巴结;Clusters of cancer cells in lymph nodes淋巴结中的癌细胞群集;tumor is larger than 5cm肿瘤大于5cm;cancer in 1 to 3 lymph nodes in the axilla or near the breastbone癌症见于1-3个腋窝淋巴结或胸骨附近的淋巴结)
在IIIA期中:
乳房中未见肿瘤或肿瘤大小任意。癌症见于4-9个腋窝淋巴结或胸骨附近的淋巴结(在影像学检查或体格检查中发现);或
肿瘤大于5cm。在淋巴结中发现有小的乳腺癌细胞群集(大于0.2mm但不超过2mm);或
肿瘤大于5cm。癌症已扩散至1-3个腋窝淋巴结或胸骨附近的淋巴结(在前哨淋巴结活检中发现)。
IIIB期
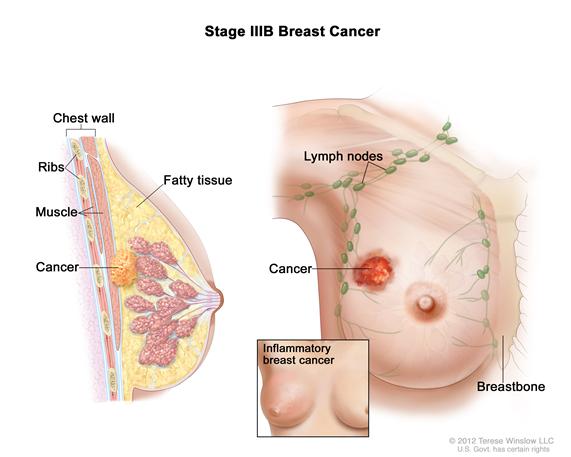
(Stage IIIB Breast Cancer IIIB期乳腺癌;chest wall胸壁;ribs肋骨;muscle肌肉;cancer癌症;fatty tissue脂肪组织;lymph nodes淋巴结;cancer癌症;inflammatory breast cancer炎性乳腺癌)
IIIB期乳腺癌。肿瘤可为任意大小并且癌症已扩散至胸壁和/或乳房皮肤且引起肿胀或溃疡。癌症可能已经扩散至腋窝淋巴结或胸骨附近的淋巴结。已扩散至乳房皮肤的癌症可能是炎性乳腺癌。
在IIIB期,肿瘤可是任意大小并且癌症已扩散至胸壁和/或乳房皮肤且引起肿胀或溃疡。此外,癌症可能已扩散至:
多达9个腋窝淋巴结;或
胸骨附近的淋巴结。
IIIC期
IIIC期乳腺癌。乳房中未发现肿瘤或肿瘤可为任意大小并且癌症可能已扩散至胸壁和/或乳房皮肤。此外,癌症已扩散至10个或以上腋窝淋巴结(左);或至锁骨上或下的淋巴结(中)或至腋窝淋巴结和胸骨附近的淋巴结(右)。
(Stage IIIC Breast Cancer IIIC期乳腺癌;collarbone锁骨;lymph nodes淋巴结;axilla腋窝;cancer in 10 or more lymph nodes in the axilla癌症见于10个或以上腋窝淋巴结;cancer in lymph nodes above or below the collarbone癌症见于锁骨上或下的淋巴结;cancer in 1 to 3 lymph nodes in the axilla or near the breastbone癌症见于腋窝淋巴结和胸骨附近的淋巴结;no tumor or tumor is any size无肿瘤或肿瘤大小任意)
在IIIC期,乳房中未发现肿瘤或肿瘤可为任意大小。癌症可能已扩散至乳房皮肤且引起肿胀或溃疡和/或已扩散至胸壁。此外,癌症已扩散至:
10个或以上腋窝淋巴结;或
锁骨上或下的淋巴结;或
腋窝淋巴结和胸骨附近的淋巴结。
已扩散至乳房皮肤的癌症也可能是炎性乳腺癌。
根据治疗,IIIC期乳腺癌分为可行手术IIIC期和不可行手术IIIC期。
IV期
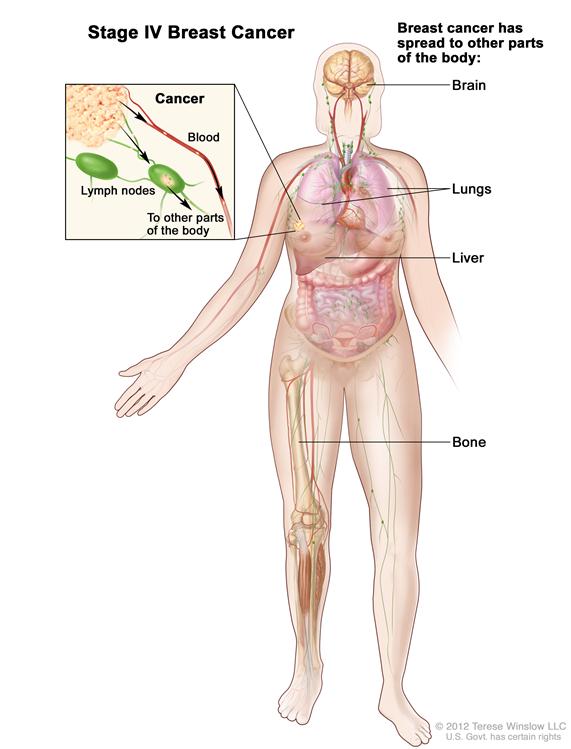
IV期乳腺癌。癌症已扩散至身体其他部位,最常是骨、肺、肝或脑。
(Stage IV Breast Cancer IV期乳腺癌;Breast cancer has spread to other parts of the body乳腺癌已扩散至身体其他部位;cancer癌症;blood血液;lymph nodes淋巴结;to other parts of the body至身体其他部位;brain脑,lungs肺,liver肝,bone骨)
在IV期,癌症已扩散至身体其他器官,最常是骨、肺、肝或脑。
乳腺癌筛查的风险
筛查同样有风险
做出筛查的决定是非常困难的,因为不是所有筛查都有利于患者,相反,绝大部分检查都是有风险。在做筛查之前,请咨询医生该筛查的风险,以及其是否能降低癌症的死亡率。
乳腺癌筛查的风险通常有:
发现乳腺癌可能并不能帮助患者改善健康或延长寿命
如果发现时癌症已在快速生长或发生转移,筛查则无济于事。另外,有些乳房X光发现的乳腺肿瘤从未出现症状或威胁生命。在这种情况下,治疗不仅不能延长生命,反而可能导致严重副作用。此时,无法确定筛查出来的肿瘤哪些会恶化,而哪些不会。
假阴性结果可能出现
筛查可能检测不出来已经存在的乳腺癌,这称为假阴性结果。得到此结果的患者可能因此延迟治疗,即使她已经表现出一定的症状。乳房X光片的假阴性率大概为1/5;50岁以下的女性较50岁以上女性更易获得假阴性结果,原因之前已经提及,也即年轻女性的乳房组织更加致密。假阴性率受以下因素影响:
1. 肿瘤大小。
2. 肿瘤生长速度。
3. 体内激素水平,如雌激素和孕激素。
4. 放射技师的操作水平。
假阳性结果可能出现。
筛查表现阳性但结果并无癌症存在的现象称为假阳性结果。得到此结果的患者可能接受一系列后续检查,而这些检查通常都有风险。许多这样的检查最终没有发现癌症。假阳性结果通常受以下因素影响:
1. 年龄,年轻女性假阳性率高。
2. 有过乳腺活检史的。
3. 有乳腺癌家族史的。
4. 服用雌激素和孕激素的。
5. 放射技师的操作水平。
假阳性结果的后续检查可能导致焦虑
乳房X光筛查若是假阳性,患者往往会接受后续检查,而这些检查容易导致焦虑。一项研究显示,乳房X光筛查为假阳性的妇女在接受后续检查三个月后,即使未发现癌症,也出现了焦虑症状。
乳房X光将乳腺暴露于射线
射线暴露是乳腺癌的危险因素之一。女性30岁之前有过射线暴露的则有较高的患病风险,且有剂量效应。对40岁以上女性而言,每年接受乳房X光筛查益处远大于弊。
乳房X光筛查可能引起疼痛或不适。
在乳房X光检查中,乳房被置于两片检测板之间。乳房受到两侧板的挤压,使之能够处于两板之间,形成X光成像。一些女性在此过程中会感觉不适或疼痛。
不同年龄段的女性接受筛查的利弊各有不同
不同年龄段女性接受乳腺癌筛查的害处如下:
1. 对预期寿命在五年以内的患者而言,较早发现和治疗癌症不仅不能延长寿命,反而会降低生活质量。
2. 对预期寿命在五年以上以及65岁以上的女性而言,筛查阳性会带来许多后续检查,并导致焦虑。同时,最终发现的肿瘤也可能并不致命。
3. 对80多岁或90多岁的女性而言,是否接受筛查由其身体健康和对生活质量的影响来决定。
4. 尚无证据表明40岁以下的具备平均患病风险的女性可能从接受筛查中获益。
对于年轻时接受过胸部照射的女性,推荐接受筛查。每年一次MRI检查应在接受相关治疗八年后或25岁之后(取二者中之后者)进行。目前尚无人研究这类患者接受乳房X光片和MRI的利弊。
对于男性接受筛查的利弊,目前尚无任何信息涉及。
无论您年龄多大,若有乳腺癌危险因素,请及时咨询医生,以确定何时接受筛查,以及筛查的频率。
 内容导航
内容导航

 15
15
 1000+
1000+
 15
15
 8000+
8000+
