什么是神经母细胞瘤
神经母细胞瘤是一种在肾上腺、颈部、胸部或脊髓的神经母细胞(未成熟神经组织)中形成的癌症。
神经母细胞瘤通常始于 肾上腺的神经组织。人体有两个肾上腺,分别位于上腹部后部肾脏上方。肾上腺分泌重要的激素,帮助控制心率、血压、血糖以及身体对压力的反应方式。
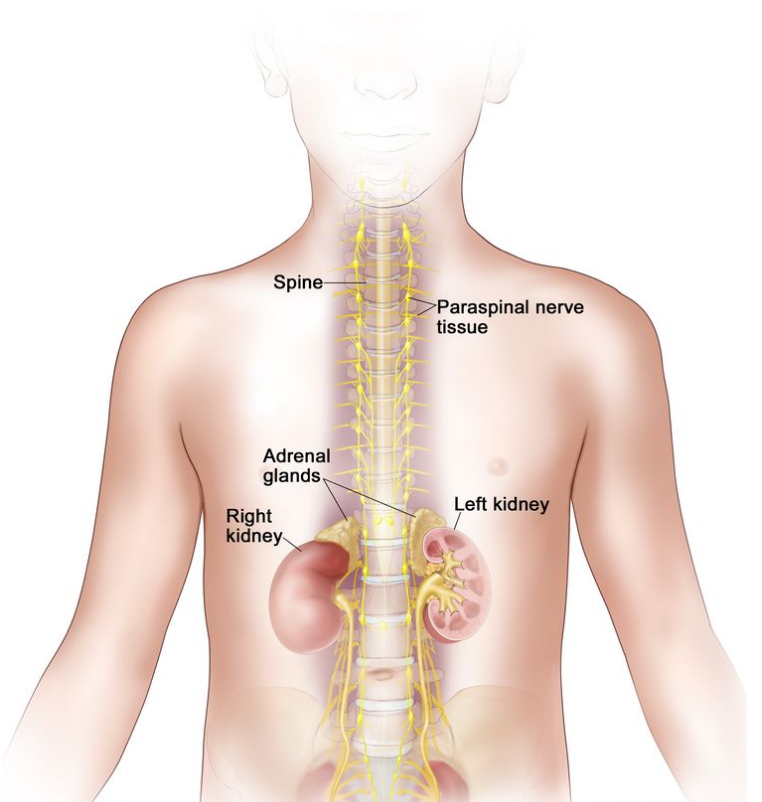
图中显示了可能存在神经母细胞瘤的身体部位,包括椎旁神经组织和肾上腺。图中还显示了脊柱以及左右肾脏。神经母细胞瘤可能出现在从颈部到骨盆的肾上腺和椎旁神经组织中。
神经母细胞瘤最常始于婴儿期。通常在出生后第一个月至 5 岁之间诊断出来。当肿瘤开始生长并引起体征或症状时,就会被发现。有时它在出生前就已形成,并在婴儿超声波检查时被发现。
当癌症被诊断出来时,它通常已经转移(扩散)。神经母细胞瘤最常扩散到 婴儿和儿童的淋巴结、骨骼、骨髓、肝脏和皮肤。青少年也可能转移到肺部和大脑。
遗传风险
某些遗传条件会影响罹患神经母细胞瘤的风险。
神经母细胞瘤是由神经母细胞功能方式的某些变化引起的,特别是它们生长和分裂成新细胞的方式。神经母细胞瘤有许多风险因素,但其中许多并不直接导致癌症。相反,它们会增加细胞中DNA损伤的可能性,从而可能导致神经母细胞瘤。
风险因素是指任何增加患病几率的因素。一些风险因素是可以改变的。风险因素还包括人们无法改变的事情,如家族病史。了解神经母细胞瘤的风险因素很重要,因为它可以帮助您做出有关癌症筛查的选择。
神经母细胞瘤的可能风险因素包括:
基因发生某些变化(ALK或PHOX2B)
患有某些遗传疾病,例如:
科斯特洛综合征
努南综合征
1 型神经纤维瘤病
李-法美尼症候群
Beckwith-Wiedemann 综合征
嗜铬细胞瘤/副神经节瘤综合征
ROHHAD 综合征(快速发病性肥胖、下丘脑功能障碍、通气不足和自主神经功能障碍)
有神经母细胞瘤家族病史
基因检测可以确定孩子是否患有遗传性神经母细胞瘤。
增加神经母细胞瘤风险的基因突变有时是遗传性的(从父母传给孩子)。在患有基因突变的儿童中,神经母细胞瘤通常发生在较年轻的年龄,并且可能在肾上腺或颈部、胸部、腹部或骨盆的神经组织中形成多个肿瘤。
从家族病史中并不总是能清楚地看出某种疾病是否是遗传的。某些家庭可能会从遗传咨询和基因检测中受益。遗传咨询师和其他经过专门培训的卫生专业人员可以讨论孩子的诊断和家族病史,以了解:
ALK或PHOX2B基因检测的选项
您的孩子及其兄弟姐妹患神经母细胞瘤的风险
了解遗传信息的风险和好处
遗传咨询师还可以帮助父母应对孩子的基因检测结果,包括如何与家人讨论结果。
一旦得知您的孩子患有遗传性神经母细胞瘤,其他家庭成员就可以接受ALK或PHOX2B突变筛查。
有时应该检查患有某些基因突变的儿童是否有神经母细胞瘤的迹象。
患有某些基因突变或遗传性 综合征的儿童应在 10 岁之前检查是否有神经母细胞瘤的迹象。可以使用以下测试:
腹部超声检查:高能声波(超声波)从腹部反射并产生回声的检查。回声形成腹部图像,称为超声图。
尿液儿茶酚胺研究:通过检查尿液样本来测量某些物质的含量,即香草扁桃酸 (VMA) 和高香草酸 (HVA),这些物质是在儿茶酚胺分解并释放到尿液中时产生的。高于正常值的 VMA 或 HVA 可能是神经母细胞瘤的征兆。
胸部 X 光检查:对胸部内的器官和骨骼进行X 光检查。X 光是一种能量束,可以穿过身体并照射到胶片上,从而拍摄出身体内部区域的图像。
与您孩子的医生讨论需要多久进行一次这些检查。
症状
神经母细胞瘤的体征和症状包括骨痛或腹部、颈部或胸部肿块。
神经母细胞瘤最常见的体征和症状是由于肿瘤生长时压迫附近组织或癌症扩散到骨骼引起的。
如果您的孩子出现以下情况,请咨询您的孩子的医生:
腹部、颈部或胸部有肿块
骨痛
胃肿胀和呼吸困难(婴儿)
凸出的眼睛
眼睛周围的黑眼圈(“黑眼圈”)
皮下无痛、蓝色肿块(婴儿)
虚弱或瘫痪(失去移动身体部位的能力)
神经母细胞瘤不太常见的体征和症状包括:
发烧
气促
感觉疲倦
容易瘀伤或出血
瘀点(因出血引起的皮下扁平、针尖状斑点)
高血压
严重水样腹泻
霍纳综合征(眼睑下垂、瞳孔较小、面部一侧出汗较少)
肌肉运动不规律
不受控制的眼球运动
这些和其他体征和症状可能是由神经母细胞瘤或其他疾病引起的。唯一能知道的方法是去看孩子的医生。
检查和诊断
通过检查多种不同的身体组织和体液的测试可以诊断神经母细胞瘤。
如果您的孩子出现神经母细胞瘤的症状,医生需要查明这些症状是由癌症还是其他疾病引起的。医生会询问症状何时开始以及您的孩子出现这些症状的频率。他们还会询问您孩子的个人和家族病史并进行体检。
根据您孩子的症状和病史以及身体和神经系统检查的结果,医生可能会建议进行更多检查以确定您的孩子是否患有神经母细胞瘤,如果是,则确定其程度(分期)。如果诊断出神经母细胞瘤,这些检查和程序的结果将帮助您和您孩子的医生做出治疗决定。
可以使用以下测试和程序:
尿液儿茶酚胺研究:通过检查尿液样本来测量某些物质的含量,即香草扁桃酸 (VMA) 和高香草酸 (HVA),这些物质是在儿茶酚胺分解并释放到尿液中时产生的。高于正常值的 VMA 或 HVA 可能是神经母细胞瘤的征兆。
血液化学研究:通过检查血液样本来测量身体器官和组织释放到血液中的某些物质的量。乳酸脱氢酶(LDH) 含量高于正常值可能是疾病的征兆。
铁蛋白水平:通过检查血液样本来测量铁蛋白(一种储存铁的蛋白质)的含量。高于正常水平可能是疾病的征兆。
MIBG 扫描:一种用于检测 神经内分泌肿瘤(如神经母细胞瘤)的程序。将极少量的放射性MIBG物质注入静脉,并随 血流流动。神经内分泌肿瘤细胞吸收放射性 MIBG,并通过扫描仪检测出来。扫描可能需要 1-3 天。在检查前或检查期间可能会注入碘溶液,以防止甲状腺吸收过多的 MIBG。该检查还用于了解肿瘤对治疗的反应情况。MIBG 也用于高剂量治疗神经母细胞瘤。
CT 扫描(CAT 扫描):一种从不同角度拍摄一系列身体内部区域的详细图片的程序。这些图片由连接到 X 射线机的计算机制作。染料可以注入静脉或吞咽,以帮助器官或组织更清晰地显示。该程序也称为计算机断层扫描、计算机断层扫描或计算机轴向断层扫描。了解有关计算机断层扫描 (CT) 扫描和癌症的更多信息。
含钆的MRI(磁共振成像):使用磁铁、无线电波和计算机对身体内部区域进行一系列详细成像的程序。一种称为钆的物质被注入静脉。钆聚集在癌细胞周围,因此癌细胞在图片中显示得更亮。该程序也称为核磁共振成像(NMRI)。
PET 扫描(正电子发射断层扫描) :一种检测体内恶性肿瘤细胞的程序。将少量放射性葡萄糖(糖)注入静脉。PET 扫描仪围绕身体旋转,并拍摄体内葡萄糖使用位置的图片。恶性肿瘤细胞在图片中显示得更亮,因为它们比正常细胞更活跃,吸收的葡萄糖更多。通常只有在肿瘤不吸收 MIBG 时才会进行此项测试。
胸部或骨骼 X 射线:X 射线是一种能量束,可以穿过身体并照射到胶片上,从而生成身体内部区域的图像。
超声波检查:高能声波(超声波)从内部组织或器官反射并产生回声的程序。回声形成身体组织的图像,称为超声波图。如果已进行 CT/MRI 检查,则无需进行超声波检查。
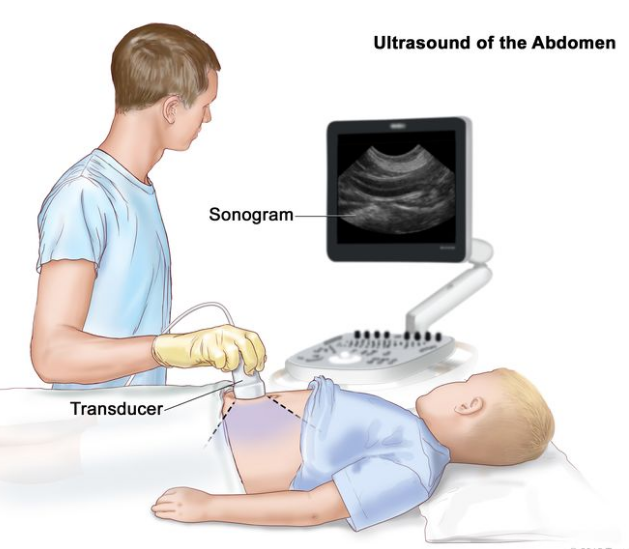
腹部超声检查;图画显示,一名儿童在接受腹部超声检查时躺在检查台上。图中,一名技术人员将换能器(一种发出声波的设备,声波在体内组织上反射)按压在腹部皮肤上。计算机屏幕显示超声波图(图片)。
腹部超声检查。将连接到计算机的超声换能器压在腹部皮肤上。换能器将声波从内脏和组织反射回来,形成回声,形成超声图(计算机图像)。
肿瘤活检:活检时会取出细胞和组织,以便病理学家在显微镜下观察,以检查是否有癌症迹象。活检的方式取决于肿瘤在体内的位置。有时,活检时会同时取出整个肿瘤。检查肿瘤活检的医生将确定肿瘤是否具有更有利或更不利的特征。这些特征可能会影响治疗和生存。
6 个月以下的儿童可能不需要进行活检或手术切除肿瘤,因为肿瘤可能无需治疗就会消失。
骨髓穿刺和活检:将空心针插入髋骨或胸骨,取出骨髓、血液和一小块骨头。病理学家在显微镜下观察骨髓、血液和骨骼,寻找癌症迹象。该测试也用于对肿瘤进行分期。
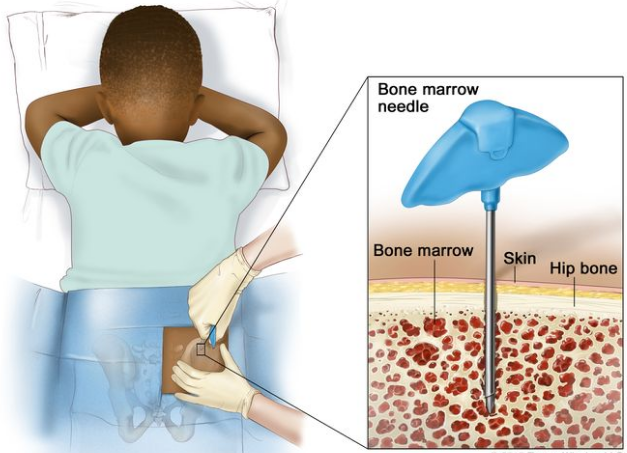
骨髓穿刺和活检;图画显示一名儿童面朝下躺在桌子上,一根骨髓针插入其右髋骨。插图显示骨髓针穿过皮肤插入髋骨骨髓。
骨髓穿刺和活检。将一小块皮肤麻醉后,将一根骨髓针插入孩子的髋骨。取出血液、骨骼和骨髓样本,在显微镜下检查。
淋巴结活检:切除全部或部分淋巴结。病理学家在显微镜下观察淋巴结组织以检查癌细胞。该测试用于诊断和分期肿瘤。可以进行以下类型的活检之一:
切除活检:切除整个淋巴结。
切开活检:切除部分淋巴结。
核心活检:使用宽针从淋巴结中取出组织。
细针抽吸(FNA)活检:使用细针从淋巴结中取出组织或液体。
光学显微镜检查:一种实验室测试,在普通和高倍显微镜下观察组织样本中的细胞,以寻找细胞中的某些变化。
免疫组织化学:一种实验室检测方法,利用抗体检查患者组织样本中的某些抗原(标记物)。抗体通常与酶或荧光染料相连。抗体与组织样本中的特定抗原结合后,酶或染料被激活,然后可以在显微镜下看到抗原。这种类型的检测方法用于帮助诊断癌症,并帮助区分一种类型的癌症和另一种类型的癌症。
分子检测:分子检测检查组织、血液或骨髓样本中的某些基因、蛋白质或其他分子。分子检测还检查基因或染色体中可能导致或影响患神经母细胞瘤几率的某些变化。分子检测可用于帮助制定治疗计划、了解治疗效果或做出预后。
新诊断为高危神经母细胞瘤的儿童可能有资格通过分子表征计划进行分子检测。
分子特征鉴定计划为患有某些新诊断癌症的儿童、青少年和年轻人提供免费分子检测。该计划由 NCI 的儿童癌症数据计划提供。
生物标志物检测:生物标志物检测是一种寻找基因、蛋白质和其他物质(称为生物标志物或肿瘤标志物)的方法,这些物质可以提供有关癌症的信息。一些生物标志物会影响某些癌症的表现和某些治疗方法的效果。生物标志物检测可能有助于您的医生选择癌症治疗方法。
为了检查这些生物标志物,需要在活检或手术过程中取出含有神经母细胞瘤细胞的组织样本,并在实验室进行检测。
神经母细胞瘤生物标志物检测包括:
MYCN 扩增研究:一项实验室研究,其中检查肿瘤或骨髓样本中的细胞,以查看肿瘤 DNA 中有多少MYCN基因拷贝。MYCN对细胞生长很重要。基因拷贝数超过 10 称为MYCN扩增。具有MYCN扩增的神经母细胞瘤更有可能在体内扩散,也更有可能快速生长。
ALK:实验室可检查肿瘤细胞中ALK基因的突变或扩增(检查数量)。这些变化可能会增加癌细胞的生长。发现肿瘤组织中ALK基因的变化可能会导致癌症治疗计划发生变化。
细胞遗传学分析:一种实验室测试,其中对组织样本中细胞的染色体数量和结构进行计数,并检查是否有任何变化,例如断裂、缺失、重排或额外的染色体。某些染色体的变化可能是癌症的征兆。细胞遗传学分析用于帮助诊断癌症、制定治疗计划或了解治疗效果如何。
ALK或PHOX2B基因测试:一种实验室测试,其中检测血液或组织样本是否正常细胞中ALK基因或PHOX2B基因的变化。
征求第二意见。
您可能希望获得第二个意见,以确认孩子的神经母细胞瘤诊断和治疗计划。如果您寻求第二个意见,您需要从第一位医生那里获得医学检测结果和报告,并与第二位医生分享。第二位医生将审查基因检测结果、病理报告、幻灯片和扫描。这位医生可能会同意第一位医生的意见,建议更改治疗计划,或提供有关您孩子癌症的更多信息。
预后影响因素
某些因素会影响预后(康复的机会)和治疗方案。
如果您的孩子被诊断患有神经母细胞瘤,您可能会对癌症的严重程度以及孩子存活的可能性产生疑问。疾病的可能结果或过程称为预后。
预后和治疗方案取决于:
诊断时的年龄
儿童的风险群体
MYCN或ALK基因是否存在某些变化
肿瘤是二倍体还是超二倍体
肿瘤染色体是否有变化
肿瘤神经营养因子受体的类型
肿瘤起源于身体的哪个部位(腹部、胸部、颈部或脊柱)
癌症的阶段
LDH 和铁蛋白水平
肿瘤对治疗有何反应
从诊断到癌症复发的时间(对于复发性癌症)
神经母细胞瘤的预后和治疗选择也受肿瘤组织学的影响,其中包括:
肿瘤细胞的模式
肿瘤细胞与正常细胞有何不同
肿瘤细胞生长的速度有多快
根据这些因素,肿瘤组织学可分为良性或恶性。肿瘤组织学良性的儿童康复的机会更大。
对于一些 6 个月以下的儿童,神经母细胞瘤可能无需治疗即可消失。这称为自然消退。密切观察儿童是否有神经母细胞瘤的体征或症状。如果出现体征或症状,可能需要治疗。
分期标准
在神经母细胞瘤被诊断出来后,需要进行检查以确定癌症是否已经从原发部位扩散到身体的其他部位。
用于确定癌症程度或扩散程度的过程称为 分期。从分期过程中收集的信息有助于确定疾病的分期。对于神经母细胞瘤,疾病的分期会影响癌症是低风险、中等风险还是高风险。它也会影响治疗计划。用于诊断神经母细胞瘤的一些测试和程序的结果可用于分期。
国际神经母细胞瘤风险组分期系统 (INRGSS) 用于确定神经母细胞瘤的分期。
L1 期
在 L1 期,癌症仅发生在一个区域,没有图像定义的风险因素(IDRF)。IDRF 可在诊断期间进行的MRI或CT 扫描中发现。IDRF 用于确定手术风险和完全切除肿瘤的机会。
L2 阶段
在 L2 期,癌症位于一个区域,尚未扩散到附近组织之外,并且存在一个或多个 IDRF。
M 期
在 M 期,神经母细胞瘤已扩散至远离肿瘤的区域。这不包括 MS 期。
MS 期
在 MS 期,18 个月以下的儿童的癌症已扩散至皮肤、肝脏或骨髓。
风险分组
神经母细胞瘤的治疗基于风险人群。
对于许多类型的癌症,治疗计划是根据癌症的分期来制定的。对于神经母细胞瘤,治疗取决于患者的风险组。风险组由以下因素决定:
癌症的阶段
孩子诊断时的年龄
国际神经母细胞瘤病理分类 (INPC)(肿瘤组织学)
肿瘤是二倍体还是超二倍体(DNA 指数)
肿瘤细胞中是否存在癌症基因MYCN
手术可以切除多少癌症
风险类别分为三类:低风险、中等风险和高风险。
低风险和中风险神经母细胞瘤有很好的治愈机会。
高风险的神经母细胞瘤可能难以治愈。
有时神经母细胞瘤对治疗没有反应或在治疗后复发。
难治性神经母细胞瘤是一种对治疗没有反应的肿瘤。
复发性神经母细胞瘤是指治疗后复发的癌症。肿瘤可能在原发部位复发,也可能复发至中枢神经系统。
 内容导航
内容导航

 15
15
 1000+
1000+
 15
15
 8000+
8000+
