诊断
前列腺癌筛查
是否测试无前列腺癌症状的健康男性尚存争议。医疗组织之间对检查的好处是否大于潜在风险存在一些分歧。
多数医疗机构鼓励 50 岁以上男性与医生讨论前列腺癌筛查的利弊。讨论内容应包括风险因素和对筛查的偏好。
有前列腺癌家族史或其他风险因素的黑人患者可能应考虑及早讨论。
前列腺筛查可能包括:
直肠指检(DRE)。DRE 期间,医生会向直肠插入戴手套、润滑过的手指以检查前列腺,后者毗邻直肠。如果医生发现腺体质地、形状或大小有任何异常,则您可能需要其他检查。
前列腺特异抗原(PSA)检查。从手臂静脉抽取血样进行 PSA 分析,PSA 是前列腺天然产生的一种物质。血流中有少量 PSA 实属正常。但是,如果发现其高于正常水平,可能表明前列腺发生感染、炎症、增大或癌症。
诊断前列腺癌
如果前列腺癌筛查检测出异常,医生可能建议进一步检查来确定您是否患有前列腺癌,例如:
· 超声检查。经直肠超声检查时,会在直肠中插入大小和形状酷似香烟的小型探针。这根探针利用声波形成前列腺图像。
· 磁共振成像(MRI)。在某些情况下,医生可能会建议对前列腺进行 MRI 扫描,以获得更详细的图像。MRI 图像或许有助于医生安排医疗程序,提取前列腺组织样本。
· 前列腺组织取样。为确定是否为前列腺癌,医生可能建议通过手术收集您的前列腺细胞样本(前列腺活检)。通常会用细针插入前列腺来收集组织,完成前列腺活检。在实验室分析组织样本,确定是否存在癌细胞。
确定是否是侵袭性前列腺癌
如果活检确诊患有癌症,那么下一步就是确定癌细胞的侵袭水平(级别)。实验室医生会检查癌细胞样本,以确定癌细胞与健康细胞的差异有多大。级别越高,癌症侵袭性越强,越有可能快速扩散。
用于确定癌症侵袭性的技术包括:
· 格里森评分。评估前列腺癌细胞级别最常见的等级体系是格里森评分。格里森评分包含两个数字,范围从 2(非侵袭性癌症)到 10(极具侵袭性癌症)不等,但是低范围部分不常使用。
· 多数用于评估前列腺活检样本的格里森评分范围为 6 到 10。6 分表示低级别前列腺癌。7 分表示中等级别前列腺癌。8 至 10 分表示高级别癌症。
· 基因组检测。基因组检测会分析前列腺癌细胞,以确定存在哪些基因突变。这种类型的检测可以提供有关预后的更多信息。但目前尚不清楚谁可能从这些信息中受益最多,因此这些检测并未广泛使用。并非所有前列腺癌患者都需要进行基因组检测,但在某些情况下,基因组检测可以提供更多信息,帮助做出治疗决策。
确定癌细胞是否已经扩散
前列腺癌得到确诊后,医生的工作是确定您的癌症程度(分期)。如果医生怀疑您的癌症可能已经扩散到前列腺以外,建议您做以下一种或多种影像学检查:
· 骨扫描
· 超声波
· 计算机断层成像(CT)
· 磁共振成像(MRI)
· 正电子发射断层成像(PET)
不是每个人都应该进行所有检查。医生会帮助您确定哪些检查最适合您的个人情况。
医生会根据这些检查中获取的信息来判断您癌症的分期。前列腺癌的分期用罗马数字 I~IV 表示。最低分期表示癌症局限于前列腺。到了 IV 期,癌细胞的生长范围已超出前列腺,可能已经扩散至身体其他部位。
治疗
前列腺癌治疗方法取决于多种因素,例如癌症发展速度、扩散范围、患者整体健康状况,以及治疗方案的潜在益处或副作用。
可能不需要立即治疗
低级别前列腺癌可能不需要立即治疗。有些患者可能永远都不需要治疗。医生有时会建议用主动监测取代治疗。
在主动监测中,可以通过定期随访血液检测、直肠检查和前列腺活检来监测癌症进展。如果检查结果显示癌症正在进展,您可以选择手术或放疗来治疗前列腺癌。
对于那些不会引起症状、预期生长非常缓慢且局限于前列腺较小部位的癌症,可以选择进行主动监测。对于有其他严重病症的患者或因高龄导致癌症治疗起来更加困难的患者,也可以考虑进行主动监测。
前列腺切除手术
前列腺癌的手术包括切除前列腺(根治性前列腺切除术)、一些周围组织和少数淋巴结。
手术可用于治疗局限于前列腺的癌症。手术有时可与其他治疗方法联合用于治疗晚期前列腺癌。
为了进入前列腺,外科医生可能会使用一种技术,其需要:
· 在您的腹部做几个小切口。在机器人辅助腹腔镜前列腺切除术中,将手术器械连接到一个机械设备(机器人)上,通过几个小切口插入您的腹部。外科医生坐在控制台旁,使用手动控制器引导机器人移动器械。大多数前列腺癌手术都是使用这种技术完成的。
· 在您的腹部做一个长切口。在耻骨后手术中,外科医生会在您的下腹部做一个长切口,以进入并切除前列腺。这种方法不太常用,但在某些情况下可能是必要的。
与医生讨论哪种类型的手术最适合您的具体情况。
放射疗法
永久性前列腺近距离治疗
放射疗法使用大功率能量束杀伤癌细胞。前列腺癌放射疗法可能涉及:
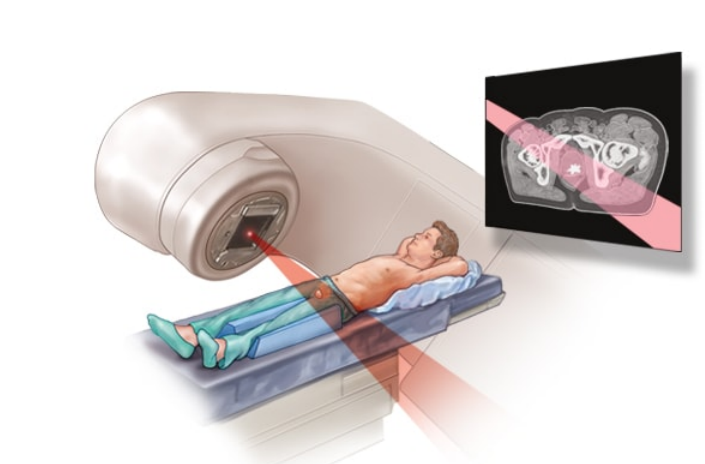
· 体外照射(外照射)。外照射疗法期间,您躺在治疗台上,同时同时一台机器围绕您移动,指引大功率能量束(如 X 线或质子)至前列腺癌。一般一周五天接受外照射治疗,持续数周。有些医疗中心提供较短疗程的放射疗法,即在较少天数内递送较高剂量的辐射。
· 外照射可用于治疗局限于前列腺的癌症。如果癌症有扩散或复发的风险,术后也可采用外照射来杀死任何可能残留的癌细胞。对于扩散至身体其他部位(如骨骼)的前列腺癌,放射疗法可能有助于减缓癌细胞的生长并缓解症状(如疼痛)。
· 置于体内照射(近距离治疗)。近距离治疗需要在前列腺组织中放置放射源。通常,辐射被包含在米粒大小的放射性籽粒中,这些籽粒会被插入前列腺组织。这些放射性籽粒长时间递送低剂量辐射。近距离治疗这一选项可用于治疗还未从前列腺扩散到其他器官的癌症。
在某些情况下,医生可能会同时推荐这两种类型的放射疗法。
冷冻或加热前列腺组织
消融治疗通过冷冻或加热破坏前列腺组织。可选方案可能包括:
· 冻结前列腺组织。针对前列腺癌的冷冻消融或冷冻疗法需要使用极冷的气体来冷冻前列腺组织。然后使组织解冻,接着重复该程序。冷冻和解冻的循环会杀死癌细胞和周围的一些健康组织。
· 加热前列腺组织。高强度聚焦超声(HIFU)治疗使用集中的超声能量加热前列腺组织,致其死亡。
对于无法进行手术的非常小的前列腺癌,可考虑使用这些治疗方法。对于其他治疗(如放射疗法)无效的晚期前列腺癌,也可以使用这些治疗方法。
研究人员正在研究用冷冻疗法或 HIFU 治疗前列腺的一部分是否可以作为局限于前列腺的癌症的一种治疗选项。这种疗法被称为“局部疗法”,能够识别前列腺中存在最具侵袭性癌细胞的区域,并只对该区域进行治疗。研究发现局部疗法有助于降低副作用的风险。但目前尚不清楚其是否与治疗整个前列腺具有相同的生存获益。
激素治疗
激素治疗旨在阻止人体分泌睾酮这种雄性激素。前列腺癌细胞依靠睾酮才能生长。切断睾酮供应可使癌细胞死亡或减缓生长。
激素治疗选项包括:
· 能够阻止人体分泌睾酮的药物。某些药物(称为促黄体素释放激素(LHRH)或促性腺激素释放激素(GnRH)激动剂和拮抗剂)会阻止人体细胞接收关于生成睾酮的信息。因此,睾丸停止生成睾酮。
· 阻止睾酮进入癌细胞的药物。这些药物称为抗雄激素,通常与 LHRH 激动剂联合使用。这是因为 LHRH 激动剂在睾酮水平降低之前可能会导致睾酮的暂时升高。
· 切除睾丸的手术(睾丸切除术)。切除睾丸会迅速而显著地降低体内睾酮水平。但是与药物治疗选项不同,睾丸切除手术是永久性且不可逆的。
激素疗法通常用于治疗晚期前列腺癌,以缩小肿瘤并减缓其生长。
对于未发生转移的前列腺癌,有时会先进行激素治疗,然后再进行放射治疗。这有助于缩小肿瘤,提高放射疗法的效果。
化疗
化疗使用药物杀死快速生长的细胞,包括癌细胞。化疗可以通过手臂静脉注射或口服这两种方式进行,也可以同时进行。
如果前列腺癌已扩散到身体其他部位,化疗可能是一种治疗选项。对于那些激素治疗对其没有效果的癌症,也可选择化疗。
免疫疗法
免疫疗法是指利用免疫系统对抗癌症。您体内负责对抗疾病的免疫系统可能无法攻击癌症,原因是癌细胞会产生能够躲避免疫系统细胞的蛋白质。免疫疗法正是通过干扰这一过程来发挥作用。
前列腺癌免疫疗法可能涉及:
· 通过基因工程使细胞能够对抗癌症。Sipuleucel-T(Provenge)疗法采集一些您自身的免疫细胞,在实验室进行抗前列腺癌基因工程,然后将这些细胞经静脉重新注入体内。对于那些对激素治疗不再有反应的晚期前列腺癌,也是一种治疗选项。
· 帮助免疫系统细胞识别癌细胞。对于那些对激素治疗不再有反应的晚期前列腺癌,也可选择帮助免疫系统细胞识别和攻击癌细胞的免疫疗法药物。
靶向药物治疗
靶向药物治疗专门针对癌细胞中存在的特定异常。靶向药物治疗可以通过阻断这些异常来杀死癌细胞。
如果激素治疗不起作用,可能会建议使用靶向治疗药物来治疗晚期或复发性前列腺癌。
有些靶向治疗仅对癌细胞发生特定基因突变的患者有效。医生会在实验室检验您的癌细胞,以便了解这些药物是否有效。
替代医学
尚未发现可以治愈前列腺癌的辅助或替代疗法。但前列腺癌的辅助和替代疗法可能有助于您应对癌症及其治疗的副作用。
几乎所有癌症确诊患者都会在某些时刻感到痛苦。当您感到痛苦时,您可能会感到悲伤、愤怒或焦虑。您可能难以入睡,或者发现自己总在想自己的癌症。
下述几种辅助疗法可能有助于您应对痛苦,包括:
· 艺术疗法
· 舞蹈或移动疗法
· 运动
· 冥想
· 音乐疗法
· 放松技巧
· 灵性疗法
将您的感受和担忧告诉医生。在某些情况下,可能需要借助药物才能消除痛苦。
参考资料:
1. AskMayoExpert. Prostate cancer (adult). Mayo Clinic; 2018.
2. Niederhuber JE, et al., eds. Prostate cancer. In: Abeloff's Clinical Oncology. 6th ed. Elsevier; 2020. https://www.clinicalkey.com. Accessed May 29, 2020.
3. Partin AW, et al., eds. In: Campbell-Walsh-Wein Urology. 12th ed. Elsevier; 2021. https://www.clinicalkey.com. Accessed May 29, 2020.
4. AskMayoExpert. Prostate biopsy (adult). Mayo Clinic; 2019.
5. Prostate cancer. National Comprehensive Cancer Network. https://www.nccn.org/professionals/physician_gls/default.aspx. Accessed May 29, 2020.
6. AskMayoExpert. Radical prostatectomy (adult). Mayo Clinic; 2019.
7. Rock CL, et al. American Cancer Society guideline for diet and physical activity for cancer prevention. CA: A Cancer Journal for Clinicians. 2020; doi:10.3322/caac.21591.
8. Distress management. National Comprehensive Cancer Network. https://www.nccn.org/professionals/physician_gls/default.aspx. Accessed May 29, 2020.
9. Thompson RH, et al. Radical prostatectomy for octogenarians: How old is too old? Journal of Urology. 2006; doi:10.1016/j.urology.2006.05.031.
10. Choline C-11 injection (prescribing information). Mayo Clinic PET Radiochemistry Facility; 2012. https://www.accessdata.fda.gov/scripts/cder/daf/index.cfm?event=overview.process&ApplNo=203155. Accessed June 23, 2020.
11. Woodrum DA, et al. Targeted prostate biopsy and MR-guided therapy for prostate cancer. Abdominal Radiology. 2016; doi:10.1007/s00261-016-0681-3.
12. Agarwal DK, et al. Initial experience with da Vinci single-port robot-assisted radical prostatectomies. European Urology. 2020; doi:10.1016/j.eururo.2019.04.001.
13. Gettman MT, et al. Current status of robotics in urologic laparoscopy. European Urology. 2003; doi:10.1016/S0302-2838(02)00579-1.
14. Krambeck AE, et al. Radical prostatectomy for prostatic adenocarcinoma: A matched comparison of open retropubic and robot-assisted techniques. BJU International. 2008; doi:10.1111/j.1464-410X.2008.08012.x.
15. Warner KJ. Allscripts EPSi. Mayo Clinic. Feb. 4, 2020.
16. https://www.mayoclinic.org/zh-hans/diseases-conditions/prostate-cancer/symptoms-causes/syc-20353087
【盛诺一家】成立于2011年,是国内领先的海外医疗咨询服务机构,至今已为近10000个患者家庭提供出国就医服务,重点涵盖癌症、心脏病、罕见疾病等重疾领域。凭借专业、贴心、高效的服务,盛诺一家赢得了99%客户好评率!
📌为什么出国就医患者选择盛诺一家?
- 全球就医:覆盖中、美、英、日1000家医院网络,不局限于单一国家医疗资源、规划最优就医路径
- 专业可靠:咨询服务团队成员70%拥有医学背景,包括医学院博士、三甲医院医生、资深医学翻译
- 一站式服务:在全球设有15个客户服务中心,保障从国内到海外全流程、高品质的服务质量
- 客户至上:推出48小时冷静期、风险告知书、医疗费用“零加成”等措施,保障客户权益
- 专属折扣:通过本公司预约出国就医的患者,可额外申请5%–40%的医疗费用减免折扣
👉如果您或者家人需要出国看病,可拨打免费咨询热线 400-855-7089,或通过 盛诺一家官网 预约咨询!








