诊断
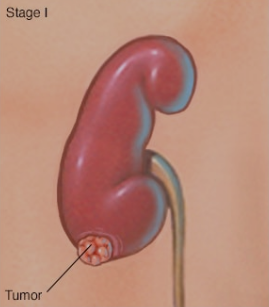
I 期肾肿瘤
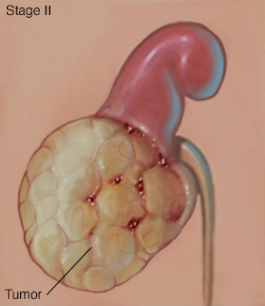
II 期肾肿瘤
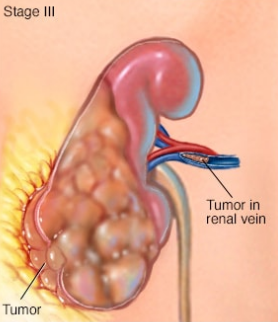
III 期肾肿瘤
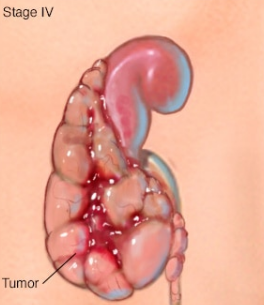
四期肾肿瘤
用于诊断肾癌的检查和手术包括:
血检和尿检。医生可能借助血检和尿检来查明您的体征或症状的成因。
影像学检查。影像学检查使医生看清肾脏肿瘤或异常。影像学检查包括超声、X 线检查、CT 或磁共振成像。
提取肾组织样本(活检)。一些情况下,医生可能建议利用手术从可疑肾脏部位提取少量细胞样本(活检)。在实验室检测样本,查看癌症征象。不一定需要手术。
肾癌分期
一旦医生确定肾脏病变可能是肾癌,下一步就是确定癌症的程度(分期)。肾癌的分期检查可能包括额外的 CT 扫描或医生认为合适的其他影像学检查。
肾癌的分期用从 I 到 IV 的罗马数字表示,最低分期表示癌症局限于肾脏。IV 期表示癌症晚期,可能已经扩散到淋巴结或身体其他部位。
治疗
肾癌治疗一般始于手术切除癌。对于局限于肾脏的癌症,这可能是需要的唯一治疗方法。如果癌已扩散到肾脏以外,则可以推荐其他治疗方法。
您与您的治疗团队可以共同探讨您的肾癌治疗选择。用于您的最佳方法会取决于许多因素,包括您的总体健康状况、您所患肾癌的种类、癌症是否已扩散,以及您对治疗方法的偏好。
外科手术
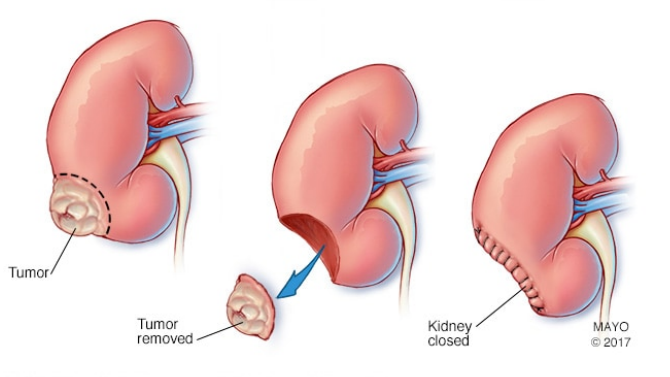
部分肾切除术
手术是多数肾癌的初始治疗。手术的目标是切除癌症的同时尽可能保留正常的肾功能。治疗肾癌的手术包括:
· 切除受累肾脏(肾脏切除术)。完整(彻底)的肾脏切除术需要切除整个肾脏、健康组织的边界,偶尔还需切除其他附近组织,例如淋巴结、肾上腺或其他结构。
· 外科医生可能通过腹部或侧面的单个切口执行肾脏切除术(开放式肾脏切除术)或通过腹部的一系列小切口执行肾脏切除术(腹腔镜或机器人辅助腹腔镜肾脏切除术)。
· 切除肾脏中的肿瘤(部分肾切除术)。也称为肾脏保留或肾元保留手术,外科医生会切除癌症及其周围健康组织的一小部分边缘,而不是整个肾脏。完成这种手术可采用开放形式、腹腔镜形式或机器人辅助形式。
· 肾脏保留手术是常见的小型肾癌治疗,如果您只有一个肾,它可能是一种方案。如果可能的话,通常首选肾脏保留手术而非全肾切除术,从而保留肾脏功能并降低以后出现并发症(例如肾病和透析需求)的风险。
医生推荐的手术类型将取决于您的癌症及其分期和您的总体健康状况。
非手术治疗
有时使用非手术治疗(比如冷和热)摧毁小型肾癌。在某些情况下,例如在有其他健康问题以致手术有风险的人中,这些方法可能不失为一种选项。
选项包括:
· 冷冻治疗癌细胞(冷冻消融)。在冷冻消融期间,使用超声法或其他影像导引,将一根专用空心针经皮肤插入并进到肾肿瘤中。针中的冷气用来冷冻癌细胞。
· 加热治疗癌细胞(射频消融术)。在射频消融术期间,使用超声法或其他成像法导引探针放置,将一根专用探针经皮肤插入并进到肾肿瘤中。。电流经针头流过并进到癌细胞中,使癌细胞变热或烧伤。
晚期和复发性肾癌的治疗方法
治疗后复发的肾癌和扩散到身体其他部位的肾癌可能无法治愈。治疗可能有助于控制癌症,让人感觉舒适。在这些情况下,治疗方法可能包括:
· 通过手术尽可能多地切除肾癌肿瘤。如果手术不能完全切除癌症肿瘤,外科医生可能将癌变部位尽量多地切除。手术也可以用来切除已经扩散到身体其他部位的癌症。
· 靶向治疗。靶向药物治疗专门针对癌细胞中存在的特定异常。靶向药物治疗可以通过阻断这些异常杀死癌细胞。医生可能建议通过检测癌细胞来确定哪些靶向药物最有可能有效。
· 免疫疗法。免疫疗法利用免疫系统来对抗癌症。您体内负责对抗疾病的免疫系统可能无法攻击癌症,原因是癌细胞会产生能够躲避免疫系统细胞的蛋白质。免疫疗法通过干预此过程发挥作用。
· 放射疗法。放射疗法使用放射源发出的高能能量束(例如,X 线和质子)杀死癌细胞。放射疗法有时用于控制或减轻已扩散到身体其他区域(如骨骼和大脑)的肾癌症状。
临床试验。临床试验是让您有机会试用肾癌治疗中最新创新的研究。有些临床试验评估潜在治疗方法的安全性和有效性。其他临床试验则试图找到预防或检测疾病的新方法。如果您对临床试验有兴趣,请与医生讨论获益和风险。
参考资料:
1. Kidney cancer. National Comprehensive Cancer Network. https://www.nccn.org/professionals/physician_gls/default.aspx. Accessed May 8, 2020.
2. Partin AW, et al., eds. Malignant renal tumors. In: Campbell-Walsh-Wein Urology. 12th ed. Elsevier; 2021. https://www.clinicalkey.com. Accessed May 8, 2020.
3. Niederhuber JE, et al., eds. Cancer of the kidney. In: Abeloff's Clinical Oncology. 6th ed. Elsevier; 2020. https://www.clinicalkey.com. Accessed May 8, 2020.
4. Renal cell cancer treatment (PDQ). National Cancer Institute. https://www.cancer.gov/types/kidney/patient/kidney-treatment-pdq. Accessed May 8, 2020.
5. Distress management. National Comprehensive Cancer Network. https://www.nccn.org/professionals/physician_gls/default.aspx. Accessed May 8, 2020.
6. Alt AL, et al. Survival after complete surgical resection of multiple metastases from renal cell carcinoma. Cancer. 2011; doi:10.1002/cncr.25836.
7. Lyon TD, et al. Complete surgical metastasectomy of renal cell carcinoma in the post-cytokine era. The Journal of Urology. 2020; doi:10.1097/JU.0000000000000488.
8. Dong H, et al. B7-H1, a third member of the B7 family, co-stimulates T-cell proliferation and interleukin-10 secretion. Nature Medicine. 1999;5:1365.
9. Peyronnet B, et al. Impact of hospital volume and surgeon volume on robot-assisted partial nephrectomy outcomes: A multicenter study. BJU International. 2018; doi:10.1111/bju.14175.
10. Hsu RCJ, et al. Impact of hospital nephrectomy volume on intermediate- to long-term survival in renal cell carcinoma. BJU International. 2020; doi:10.1111/bju.14848.
11. NCCN member institutions. National Comprehensive Cancer Network. https://www.nccn.org/members/network.aspx. Accessed May 20, 2020.
12. Locations. Children's Oncology Group. https://www.childrensoncologygroup.org/index.php/locations. Accessed May 20, 2020.
13. https://www.mayoclinic.org/zh-hans/diseases-conditions/kidney-cancer/symptoms-causes/syc-20352664
【盛诺一家】成立于2011年,是国内领先的海外医疗咨询服务机构,至今已为近10000个患者家庭提供出国就医服务,重点涵盖癌症、心脏病、罕见疾病等重疾领域。凭借专业、贴心、高效的服务,盛诺一家赢得了99%客户好评率!
📌为什么出国就医患者选择盛诺一家?
- 全球就医:覆盖中、美、英、日1000家医院网络,不局限于单一国家医疗资源、规划最优就医路径
- 专业可靠:咨询服务团队成员70%拥有医学背景,包括医学院博士、三甲医院医生、资深医学翻译
- 一站式服务:在全球设有15个客户服务中心,保障从国内到海外全流程、高品质的服务质量
- 客户至上:推出48小时冷静期、风险告知书、医疗费用“零加成”等措施,保障客户权益
- 专属折扣:通过本公司预约出国就医的患者,可额外申请5%–40%的医疗费用减免折扣
👉如果您或者家人需要出国看病,可拨打免费咨询热线 400-855-7089,或通过 盛诺一家官网 预约咨询!








