概述
儿童脑肿瘤是在儿童大脑或其附近的组织和结构中发生的异常细胞团或异常细胞生长。儿童脑肿瘤有许多不同类型 — 有些是非癌性(良性)脑肿瘤,而另一些是癌性(恶性)脑肿瘤。
治疗和恢复的机会(预后)取决于肿瘤类型、其在大脑中的位置、是否扩散、孩子的年龄和总体健康状况。由于不断开发出新的治疗方法和技术,因此在治疗的不同阶段可能有几种选择。
儿童脑肿瘤的治疗方法通常与成人脑肿瘤的治疗方法大不相同,因此,具有专业知识和经验的儿科神经病学和癌症专家非常重要。
分类
室管膜瘤
松果体母细胞瘤
胚胎性肿瘤
胶质瘤
脉络丛癌
颅咽管瘤
髓母细胞瘤
症状
儿童脑肿瘤的体征和症状差异很大,具体取决于脑瘤的类型、大小、位置和生长速度。由于有些体征和症状与其他疾病的症状较为相似,所以可能不易被察觉。
儿童脑肿瘤的一些常见症状包括:
· 头痛,可能会变得更频繁和更严重
· 感觉头部压力增大
· 不明原因的恶心或呕吐
· 突然出现视力问题(如复视)
根据肿瘤所在位置,可能出现的其他体征和症状包括:
· 婴儿颅骨出现较丰满的柔软区(囟门)
· 癫痫发作,尤其是无癫痫发作史的患者
· 异常眼球运动
· 言语不清
· 吞咽困难
· 食欲不振;或婴儿进食困难
· 难以保持平衡
· 行走困难
· 一条胳膊或腿变得无力或失去知觉
· 面部一侧无力或下垂
· 意识模糊和易怒
· 记忆力问题
· 性格或行为发生改变
· 听力问题
病因
大多数情况下,导致儿童脑肿瘤的确切原因不明。
儿童脑肿瘤一般是原发性脑瘤(起源于大脑或其附近组织的肿瘤)。当正常细胞的 DNA 出现错误(突变)时,原发性脑肿瘤开始出现。这些突变使细胞可以生长并以更快的速度分裂,并在健康细胞应该死亡的情况下继续存活。这样会产生大量异常细胞,从而形成肿瘤。
儿童可能发生许多不同种类的脑肿瘤(包括恶性或非恶性肿瘤)。
风险因素
在大多数原发性脑肿瘤患儿中,形成肿瘤的原因尚不清楚。但是,某些类型的脑肿瘤(例如髓母细胞瘤或室管膜瘤)在儿童中更为常见。对于某些儿童,有脑肿瘤家族史或遗传综合征家族史会增加患上脑部肿瘤的风险,不过这比较少见。
诊断
如果怀疑您的孩子患有脑肿瘤,医生可能会建议做几项检查和手术,以协助诊断并帮助确定治疗选项。
神经系统检查。这项检查包括检查您孩子的视力、听力、平衡、协调性、力量和反射等。某些方面有困难可以提示脑肿瘤可能影响了某个脑部分。
影像学检查。影像学检查有助于确定脑肿瘤的位置和大小。往往要做磁共振成像 (MRI)。MRI 可以联用专业化 MRI,例如功能 核磁共振成像(MRI) 或磁共振波谱成像。其他影像检查包括计算机断层 (CT)扫描 和正电子发射断层成像(PET)。
活检。切除脑肿瘤的手术的一个组成部分是可能要取出组织样本进行检测(活检)。或者,如果脑肿瘤很难触及,够着或者脑肿瘤位于可能会被大手术损伤的敏感部位,那么可能要进行立体定位针刺活检。小儿神经外科医生会在颅骨钻一个小孔,将细针穿入孔内,然后用针取出组织。在实验室分析活检样本,以确定细胞类型及其侵入性水平。
精准医学诊断。除了传统的活检分析,还可以对肿瘤组织进行基因突变和肿瘤的分子基础检查。然后可以针对个体的需求定制靶向药物治疗。
查看癌症是否扩散的检查。如果怀疑孩子的脑肿瘤可能是从身体另一区域扩散的癌症所致,医生可能建议进行确定癌症起源区域的检查和手术。
治疗
儿童脑肿瘤的治疗方法取决于肿瘤的类型、大小和位置以及您孩子的年龄和整体健康状况。
外科手术
如果脑肿瘤所在的位置可以进行手术,您孩子的小儿神经外科医生会努力将尽可能多的脑部肿瘤切除。
在某些情况下,肿瘤较小,容易将其与周围脑组织分离,此时可能通过手术将肿瘤完全切除。在其他情况下,肿瘤无法与周围组织分离,或者其位于大脑的敏感区域附近,会使手术存在较大风险。在这些情况下,小儿神经外科医生会切除尽可能多的肿瘤。
哪怕只切除一部分脑肿瘤,也有助于减少体征和症状。手术切除儿童脑肿瘤会带来感染和出血等风险。其他风险可能取决于肿瘤在您孩子大脑的位置。例如,切除与眼睛相连的神经附近的肿瘤可能会导致视力丧失。
传统放射疗法
放射疗法使用高能量射束(例如,X 线或质子)来杀死肿瘤细胞。放射疗法可以通过身体外部的机器进行(体外放射);在极少数情况下,放射线可能被置于体内靠近脑肿瘤处(近距离治疗)。
体外放射可以仅集中在您孩子的脑瘤所在区域,也可以施加到整个大脑(全脑放射)。全脑放射最常用于治疗从身体其他部位扩散至大脑的癌症。
放射疗法的副作用取决于您的孩子所接受辐射的类型和剂量。放疗期间或放疗后的常见副作用包括疲劳、头皮刺激暂时性脱发和头痛。有时会出现恶心和呕吐,不过止吐药物可以帮助控制这些症状。
质子束治疗
美国只有有限几家主要医疗保健机构可以提供质子束治疗。该疗法可针对脑肿瘤投照更高的靶向辐射量,最大程度地减少对附近健康组织的辐射照射。这可以减少短期和长期的副作用,并减少发展新癌症的可能。
质子束治疗对患有某些类型脑肿瘤的儿童大有裨益,因为儿童的大脑仍在发育,即使对中低剂量的辐射也特别敏感。
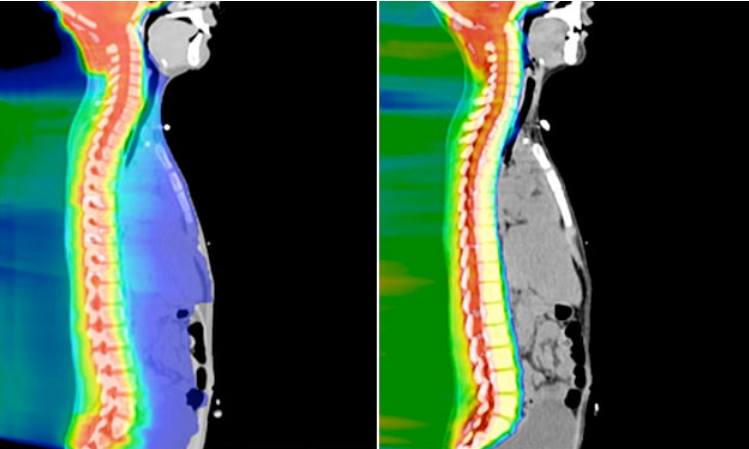
左图:在传统的放射疗法中,X 线(光子)会越过目标区域,图中用红色表示。蓝色区域突出显示了在光子穿过人体时暴露在光子辐射下的区域。右图:在质子束治疗中,质子可以设定为在一定的深度停止,以消除身体其他部位不必要的辐射暴露。
放射外科治疗
立体定向放射治疗利用多个辐射束进行高度集中的放射治疗,在极小的范围内杀死肿瘤细胞。单个辐射束并不特别强,但所有辐射束交汇于脑肿瘤,该交汇点会接收极大的放射剂量,从而杀死肿瘤细胞。
放射外科治疗采用伽玛刀或直线加速器 (LINAC) 等多种不同技术,发出辐射来治疗脑肿瘤。放射外科治疗通常可以一次完成,在大多数情况下,您的孩子可以当天回家。
化疗
化疗是使用药物杀死肿瘤细胞。尽管药物可以按片剂形式口服,但在儿童脑肿瘤患儿中,一般是将药物注入静脉(静脉化疗)中。有许多化疗药物可供选用,选择取决于癌症的类型。
化疗副作用取决于药物的类型和剂量。化疗的一般副作用包括恶心、呕吐、暂时脱发和血细胞生成减少(骨髓抑制)。
靶向药物治疗
靶向药物治疗专门针对癌细胞中存在的特定异常。靶向药物治疗可以通过阻断这些异常杀死癌细胞。
例如,贝伐珠单抗(Avastin)是一种靶向药物治疗方法,用于治疗被称为低度神经胶质瘤的脑癌。这种药物通过静脉(静脉注射)给药,可阻止新血管的形成,切断对肿瘤的血液供应并杀死肿瘤细胞。
如果在肿瘤中识别了分子靶标,则达布拉非尼、维拉非尼、曲美替尼、依维莫司和其他一些药物目前可用于治疗脑肿瘤。
为更好地了解肿瘤形成的分子基础,目前正在进行若干项使用靶向药物疗法的临床试验。
治疗后的康复治疗
由于控制运动技能、言语、视力和思维能力的脑组织可能出现脑肿瘤,因此康复治疗对恢复患者健康而言至关重要。医生可能将您转诊给能为孩子提供以下帮助的服务部门:
· 物理疗法,帮助孩子恢复丧失的运动技能或肌肉力量
· 职业疗法,帮助孩子回归日常活动
· 言语治疗,针对说话有困难的儿童
· 辅导,针对患脑肿瘤后需要帮助以应对记忆力和思维能力变化的学龄儿童
临床试验
临床试验是对新疗法进行研究。通过这些研究,您的孩子有机会尝试最新疗法,但副作用风险可能还不清楚。根据肿瘤的类型和侵袭性以及您孩子康复(预后)的可能性,您可以考虑询问医生您的孩子是否有资格参加临床试验。
妥善处理与支持
下面这些建议有助于指导家庭应对您孩子的脑肿瘤治疗。
住院时
如果您的孩子需要接受医疗诊治或住院:
· 前往诊室或专科门诊时带上孩子喜欢的玩具或书籍,确保孩子在等待就诊期间有事可做。
· 如果可能,请在孩子接受检查或治疗时陪着孩子。使用孩子能理解的语言描述将要发生的事情。
· 在孩子的就诊日程中添加游戏时间。大医院通常会安排一间游戏室供接受治疗的儿童使用。游戏室的工作人员通常也是治疗团队的一员,他们接受过儿童发育、娱乐、心理学或社会工作方面的培训。如果您的孩子必须呆在自己的房间,儿童生活专家或娱乐治疗师可能会在床边进行检查。
· 请寻求专科门诊或医院工作人员的支持。寻找适合癌症患儿父母的组织。有过这些经历的父母不仅能够提供鼓励和希望,还能提供实用的建议。向您孩子的医生咨询当地是否有相关的互助组。
在家中
出院后:
· 出院后监控孩子的能量水平。如果孩子感觉足够好,可以温和地鼓励孩子定期参加一些活动。有时孩子看起来很累或无精打采,尤其是化疗或放疗后,这时也要保证充足的休息时间。
· 每天记录孩子在家的状况,包括—体温、能量水平和睡眠模式,以及用药情况和任何副作用。与您孩子的医生分享这些信息。
· 除非孩子的医生有其他建议,安排正常的饮食计划。尽可能准备孩子爱吃的食物。如果您的孩子正在接受化疗,他或她的食欲可能会下降。务必增加液体摄入以弥补固体食物摄入减少,并向注册营养师寻求建议,确保您的孩子获得足够的营养和热量。
· 接种任何疫苗前都要与医生确认,因为癌症治疗会影响免疫系统。
· 做好与您的其他孩子谈论脑肿瘤的准备。告诉孩子,生病的哥哥姐姐或者弟弟妹妹可能发生一些变化,比如脱发和精神不振;倾听孩子的担忧。
参考资料:
1. Childhood brain and spinal cord tumors treatment overview (PDQ) – Patient version. National Cancer Institute. https://www.cancer.gov/types/brain/patient/child-brain-treatment-pdq. Accessed Aug. 24, 2017.
2. Lau C, et al. Overview of the management of central nervous system tumors in children. http://www.uptodate.com/home. Accessed April June 29, 2017.
3. Brain SPOREs. National Cancer Institute. http://trp.cancer.gov/spores/brain.htm. Accessed June 29, 2017.
4. Children's oncology group hospitals in Minnesota. Children's Oncology Group. http://applications.childrensoncologygroup.org/coglist/resources/coglist.aspx?State=MN&lc=. Accessed June 29, 2017.
5. About us. Children's Oncology Group. https://childrensoncologygroup.org/index.php/phase-1-about-us. Accessed June 29, 2017.
6. Brain tumors in children. American Brain Tumor Association. http://www.abta.org/adolescent-pediatric/brain-tumors-in-children.html. Accessed June 29, 2017.
7. Radiation therapy for brain and spinal cord tumors in children. American Cancer Society. https://www.cancer.org/cancer/brain-spinal-cord-tumors-children/treating/radiation-therapy.html. Accessed Aug. 22, 2017.
8. Nageswara Rao A (expert opinion). Mayo Clinic, Rochester, Minn. July 9, 2017.
9. Laack N (expert opinion). Mayo Clinic, Rochester, Minn. July 11, 2017.
10. Childhood central nervous system embryonal tumors treatment (PDQ) – Health professional version. National Cancer Institute. https://www.cancer.gov/types/brain/hp/child-cns-embryonal-treatment-pdq. Accessed August 1, 2017.
11. Daniels D (expert opinion). Mayo Clinic, Rochester, Minn. Aug. 3, 2017.
12. Barone A, et al. Opportunities and challenges for successful use of bevacizumab in pediatrics. Frontiers in Oncology. 2013;3:92.
13. Gajjar A, et al. Pediatric brain tumors: Innovative genomic information is transforming the diagnostic and clinical landscape. Journal of Clinical Oncology. 2015:33:2896
14. Childhood brain and spinal cord tumors treatment overview (PDQ) – Health professional version. National Cancer Institute. https://www.cancer.gov/types/brain/hp/child-brain-treatment-pdq. Accessed Aug. 24, 2017.
15. Lau C, et al. Clinical manifestations and diagnosis of central nervous system tumors in children. http://www.uptodate.com/home. Accessed Aug. 24, 2017.
16. Kieran, ME. Ependymoma. http://www.uptodate.com/home. Accessed Aug. 24, 2017.
17. Louis DN, et al. Classification and pathologic diagnosis of gliomas. http://www.uptodate.com/home. Accessed Aug. 24, 2017.
18. https://www.mayoclinic.org/zh-hans/diseases-conditions/pediatric-brain-tumor/symptoms-causes/syc-20361694
【盛诺一家】成立于2011年,是国内领先的海外医疗咨询服务机构,至今已为近10000个患者家庭提供出国就医服务,重点涵盖癌症、心脏病、罕见疾病等重疾领域。凭借专业、贴心、高效的服务,盛诺一家赢得了99%客户好评率!
📌为什么出国就医患者选择盛诺一家?
- 全球就医:覆盖中、美、英、日1000家医院网络,不局限于单一国家医疗资源、规划最优就医路径
- 专业可靠:咨询服务团队成员70%拥有医学背景,包括医学院博士、三甲医院医生、资深医学翻译
- 一站式服务:在全球设有15个客户服务中心,保障从国内到海外全流程、高品质的服务质量
- 客户至上:推出48小时冷静期、风险告知书、医疗费用“零加成”等措施,保障客户权益
- 专属折扣:通过本公司预约出国就医的患者,可额外申请5%–40%的医疗费用减免折扣
👉如果您或者家人需要出国看病,可拨打免费咨询热线 400-855-7089,或通过 盛诺一家官网 预约咨询!








