曾经,癌症是人类无法逾越的绝壁。
但如今,医学的巨轮正努力航行在一片充满希望的海域。
在过去几十年中,癌症治疗取得了诸多重大进展,
其中尤为引人瞩目的,当数个体化癌症治疗策略。
而该策略实施的基石,就是——
多学科协作诊疗(Multi-disciplinary Treatment,简称MDT),顾名思义,就是集肿瘤内科、肿瘤外科、放射影像科、病理科、麻醉科等多个学科的专家,来共同评估患者病情、制定个体化治疗方案。在欧美发达国家的权威医院,肿瘤治疗已全面普及MDT,极大地改善了患者的治疗结果。浙江大学医学院附属第二医院院长张苏展在接受医药经济报采访时也曾表示,多个临床案例已充分证明,采用MDT多科学会诊模式治疗的恶性肿瘤病人,普遍生存率比单个专科医生治疗的病人生存率提高了约30%。一般来说,越复杂的疾病,被误诊的概率就越高。正因如此,肿瘤长期以来都是医院误诊的重灾区。比如结直肠癌,是我国传统高发癌症之一。而据人民网报道,我国结直肠癌的平均误诊率在40%-50%不等。一些发病率较低、相对罕见的恶性肿瘤,误诊率就更高了。比如胰腺癌,发病率远低于结直肠癌,但恶性程度极高,对患者的生命危害极大,被称为“癌王”。据澎湃新闻报道,超过60%-80%的胰腺癌患者,会被医生误诊为普通胃病或慢性胆囊炎治疗。

(来源:澎湃新闻)
肿瘤误诊率如此之高,那为什么MDT就可以避免误诊呢?首先,单个医生的知识、经验、眼界都是有限的,而MDT(多学科协作诊疗)可以弥补这种不足。
其次,单个医生的精力也是有限的,在门诊几分钟时间内,医生很难非常精细地对患者病情做出判断。而MDT是多学科团队讨论模式,一个医生可能犯疏忽,多个医生犯同样疏忽的可能性就不大了。
最后,也是尤为重要的一点:肿瘤诊断的“金标准”是病理,大量肿瘤误诊是由于主治医生没让患者做病理、仅凭影像和个人经验就做出判断;而MDT有病理科医生的参与,极大地避免了这种可能。
2017年,“斑点宝宝”黄佑康曾牵动广大爱心网友的心。
他出生时皮肤上就长满了密密麻麻、大小不一的黑色斑点,被三甲医院的大医生诊断为恶性黑色素瘤,活不过1岁……

(来源:微博@佑康求生路)
求医心切的父亲又不幸遭遇车祸,只能卧床在家,妈妈只身一人带着孩子四处奔波。这个家庭的不幸,在被知情人士上传到网络后,迅速引发了社会各界包括媒体、伊能静等知名博主和爱心人士的关注。
2017年9月,在盛诺一家的帮助下,英国大奥蒙德街儿童医院(GOSH)的多学科专家,对小佑康的情况进行了联合会诊。经过病理评估和讨论后认为:很可能不是恶性黑色素瘤,而是一种皮肤基因病变。
两个月后,母子俩在爱心人士的支持下飞赴英国,在GOSH医院被正式确诊为先天性黑色素细胞痣,并成功接受了手术。
一条鲜活的生命,就这样得到了挽救。
对于有些肿瘤患者来说,他们没有经历“误诊”,却结果更加悲惨,因为他们遭遇了落后的治疗方式。据《财新周刊》2014年报道,为了保命,国内有数以万计的视网膜母细胞瘤患儿眼球被摘除;然而,这种摘眼式的治疗,却并不是必须的。当时,很多国内医生不知道的是,在美国的纪念斯隆凯特琳癌症中心和纽约长老会医院,两家医院的多学科专家通过通力合作,研究出了一种名为“眼动脉化疗”的方法,能够让患儿“既保眼、又保命”。
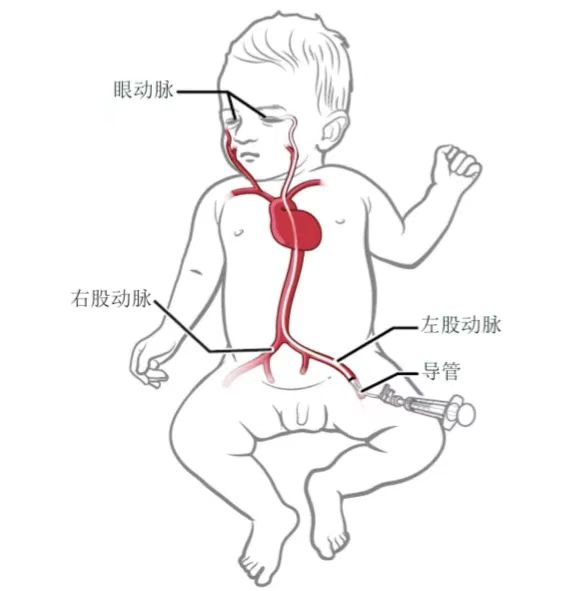
眼动脉化疗示意图
(来源:纪念斯隆凯特琳癌症中心)
这两家医院,正好都是盛诺一家签约(或签署合作意向书)的医院。2015年,盛诺一家就曾接待过这样一例患者:李先生不到两岁的女儿,不幸查出视网膜母细胞瘤。更加不幸的是,发现时孩子病情就已经到了第四期,主治医生建议摘除眼球,再进行全身化疗和放疗。即使这样,能否治愈也很难保证。当时情况非常紧急,李先生联系到盛诺一家时,孩子一侧眼睛已经基本看不见,且疾病还在迅速发展。在李先生的恳托下,盛诺一家成立了“特别行动队”,全员加班加点,在72小时内,为孩子预约好了美国纪念斯隆凯特琳视网膜母细胞瘤中心主任、也是“眼动脉化疗”发明者之一的David H. Abramson教授,并办好了签证,让李先生和女儿及时地飞赴美国纽约,接受了保眼治疗。
纪念斯隆凯特琳癌症中心
据纪念斯隆凯特琳癌症中心官网发布的数据,该院的视网膜母细胞瘤治疗,已经可以达到生存率99%、保眼率(至少一只眼睛)99%以上、保存正常视力(至少一只眼睛)的概率也超过90%。不仅是视网膜母细胞瘤,包括乳腺癌患者是否能够“保乳”、直肠癌患者是否能够“保肛”、骨肉瘤患者是否能够“保肢”等,对患者的生存质量影响都非常大。你可能难以想象,即便是T1期的乳腺癌患者,我国的保乳率也只有23.6%,接近八成的患者都要被切除乳房;而美国是69.8%,只有三成的患者需要切除乳房。这不是空穴来风,而是在“2017北京乳腺癌高峰论坛”上,中国临床肿瘤学会(CSCO)的乳腺癌专家报告、讨论的真实数据。

(来源:摄图网)
活着是肿瘤患者的第一诉求,但绝不是唯一的诉求。随着现代医学技术的发展,肿瘤治疗已经有了更多可能。单个医生受个人技能、知识面、视野所限,难以综合考量患者所需,找到更适合的方案。而MDT(多学科协作诊疗)可以集众人所长,尽可能地避免患者遭遇落后医疗。这点对肿瘤患者,尤其是【遭遇治疗瓶颈】的患者来说,价值难以估量。患者是一位年近60的老先生,因患口底鳞状细胞癌在国内接受了肿物扩大切除术、下颌骨劈开术、双侧颈淋巴清扫术,之后又在上海做了质子放疗。肿物是切除干净了,但放疗后左下颌反复流脓感染,不得不切除部分颌骨。即使这样也没有彻底解决问题,老先生的左侧下颌区仍然反复感染,吃饭漏食,口腔异味。医生说,下一步只能做下颌骨置换,但需要头颈外科和整形外科联合来做,而该院还没有这两个科室联合手术的经验。
之后,老先生又看遍了北京、上海、南京的好几家医院,只有上海一家医院肯接,也表示风险很高;北京的一家医院直接说成功率只有10%。
就在老先生犹豫不决时,他在美国工作的儿子提出,坚决带父亲前往美国治疗,并通过盛诺一家预约了MD安德森癌症中心。这是美国长年癌症治疗排名第一的医院,多科室合作已经是家常便饭。
果不其然,MD安德森的多学科团队对老先生的病情评估后,认为手术成功率可达98%,随后顺利为老先生实施了手术。由于多学科协作的加持,国内没有办法或者很难手术的患者,在国外有了更好的手术机会,这是非常常见的。所以,手术治疗不是肿瘤外科医生一个人的事情,手术水平也不是单纯地看手术量多少,那只是熟练度;更加决定手术能力上限的,是多学科协作,是手术术式的创新、设备的迭代,等等。除了手术,内科药物治疗的方法也越来越丰富,化疗药、靶向药、免疫疗法、基因疗法、癌症疫苗……而且很多疗法都是在近几年内取得的重大突破。医生如果不参与研究,或积极关注国际医疗动态,其知识体系可能完全跟不上现代医学的进步。2018年,辛女士曾以为已经治愈的乳腺癌复发了,并且癌细胞转移到了肝脏。医生先后为她实施了化疗、内分泌治疗、靶向治疗、免疫治疗等多种方案,不是耐药就是无效,病情反反复复,仍在进展。
到临近2021年春节的时候,辛女士已经因为药物治疗出现了肝损伤,转氨酶、胆红素等指标快速飙升。医生判定,她已无法继续耐受当前的药物治疗,预后不乐观,很可能撑不到年后了……
在这个关键时刻,辛女士没有认命,而是通过盛诺一家进行中外专家联合会诊,在全球范围内寻求其他治疗可能。在盛诺一家的安排下,时任美国哈佛大学医学院教授、哈佛大学医学院合作教学医院丹娜法伯癌症研究院医疗事务高级副院长的乳腺癌专家Eric P.Winer,与国内医生一起,联合探讨了辛女士的病情和治疗经历。
盛诺一家签约合作医生,原哈佛大学医学院合作教学医院丹娜法伯癌症研究院医疗事务高级副院长,现任美国耶鲁癌症中心主任、耶鲁大学医学院副院长,并当选2022-23美国临床肿瘤学会(ASCO)主席
Winer教授指出,化疗药艾瑞布林尚未尝试,而此药单药化疗辛女士这类乳腺癌的效果已在美国得到临床验证。
当时,艾瑞布林刚刚在国内获批不久,国内医生大多还没有使用经验,因此未曾考虑使用这一药物。但结果却是立竿见影的,辛女士按Winer教授的建议改用艾瑞布林单药化疗后仅一周,肝功能便全面好转,身体感受明显改善。7个月后,辛女士的病情依然处于缓解状态,肿瘤标志物比起春节前的危机时刻下降了10倍还多。前不久,辛女士的丈夫在盛诺一家直播间分享了妻子的这段治疗经历。据他介绍,妻子不仅像正常人一样参加了孩子的小学毕业典礼,还能驱车数百公里回老家,跟两年前宛如已经换了一个人生。
辛女士丈夫李先生在盛诺一家直播间分享妻子的治疗经历
一个普通的化疗药物,就完全改变了辛女士的人生轨迹。如果当初没做中外专家联合会诊,结果又会是怎样呢?我们无从知晓。但有一点是毫无疑问的,团队的力量一定大于个人的力量,面对癌症这样的重大、复杂疾病,再怎么谨慎都不为过。只要经济条件允许,在做出重大医疗决策前,寻求一次多学科会诊,尤其是中外多学科专家联合会诊,尽可能地降低治疗风险,对患者来说十分必要。综上所述,多学科协作诊疗(MDT)模式,可能是近30年来、改变肿瘤治疗的头号功臣,也必将对未来的肿瘤临床治疗发挥深远作用。该模式起初是在上世纪60年代,由盛诺一家签约合作医院、美国综合排名第一的医院Mayo Clinic(妙佑医疗国际)提出的。但是到上世纪90年代后,才由另一家盛诺一家签约合作医院、美国癌症专科排名第一的MD安德森癌症中心规范化推广,目前在欧美医疗发达国家已经成为常态。可能有人要问了:为什么这么好的模式,国内不能普及开呢?一方面,国内部分医院已经开始引入这一模式,但可能需要适当的“本土化”,才能在当下中国的国情下,尽可能地发挥其作用;另一方面,大部分医院可能还不具备实施多学科协作诊疗的条件。在国内复旦版医院排名中、长年综合排名第一的北京协和医院,有4000余名员工,日门诊量约为1.5万;在美国U.S.News医院排名中、多次综合排名前三的哈佛大学医学院合作教学医院麻省总医院,有21000名员工,日门诊量却只有0.4万。这意味着,北京协和医院用更少的医护人员,服务了更多的病人,符合中国国情。但同样意味着,单个病人在哈佛大学医学院合作教学医院麻省总医院可享受到的医疗资源,可能是北京协和医院的15-20倍。

哈佛大学医学院合作教学医院麻省总医院
而多学科协作诊疗(MDT)模式实施的难点,就在于人均可分配医疗资源。普通的医疗模式是“患者围着医生转”,需要自己考虑去挂哪个科、找哪位医生;而在MDT模式下,是“医生围着患者转”,只要预约好一位医生(通常是内科医生,相当于班主任),对方就会根据患者病情把相关学科的医生拉进来,成立“多学科诊疗小组”,在医院电子病历系统的支持下、在患者看不到的地方,完成了内部协作,为患者安排好每一个检查和就医步骤,直至完成所有治疗。总之,每位肿瘤患者的病情都是独一无二的,多学科团队可以根据患者的体质、基因变异、肿瘤特征等因素,为其量身定制更精准的治疗策略,以提高治疗效果,也尽可能地避免误诊和落后医疗。当前,个体化治疗正引领着全球肿瘤治疗的革命。只有获得个体化的治疗,才能更好地驾驭这场抗癌战斗,赢得更多治愈希望!
【盛诺一家】成立于2011年,是国内领先的海外医疗咨询服务机构,至今已为近10000个患者家庭提供出国就医服务,重点涵盖癌症、心脏病、罕见疾病等重疾领域。凭借专业、贴心、高效的服务,盛诺一家赢得了99%客户好评率!
📌为什么出国就医患者选择盛诺一家?
- 全球就医:覆盖中、美、英、日1000家医院网络,不局限于单一国家医疗资源、规划最优就医路径
- 专业可靠:咨询服务团队成员70%拥有医学背景,包括医学院博士、三甲医院医生、资深医学翻译
- 一站式服务:在全球设有15个客户服务中心,保障从国内到海外全流程、高品质的服务质量
- 客户至上:推出48小时冷静期、风险告知书、医疗费用“零加成”等措施,保障客户权益
- 专属折扣:通过本公司预约出国就医的患者,可额外申请5%–40%的医疗费用减免折扣
👉如果您或者家人需要出国看病,可拨打免费咨询热线 400-855-7089,或通过 盛诺一家官网 预约咨询!
本文为海外就医科普文章,内容仅供阅读参考,不作为任何疾病治疗的指导意见。文章由盛诺一家编译,版权归盛诺一家公司所有,转载或引用本网内容须注明“转自盛诺一家官网(www.stluciabj.cn)”字样。